Chirurgie bariatrique : tout comprendre avant de se lancer (sleeve, bypass, parcours)
La chirurgie bariatrique est un traitement médical destiné aux personnes souffrant d’obésité sévère ou de complications métaboliques comme le diabète ou la résistance à l’insuline. Elle regroupe plusieurs techniques, dont la sleeve gastrectomie et le bypass gastrique, qui modifient le système digestif pour favoriser une perte de poids durable. Avant de se lancer, il est essentiel de comprendre son fonctionnement, ses critères d’éligibilité et le parcours pré-opératoire.
Sommaire
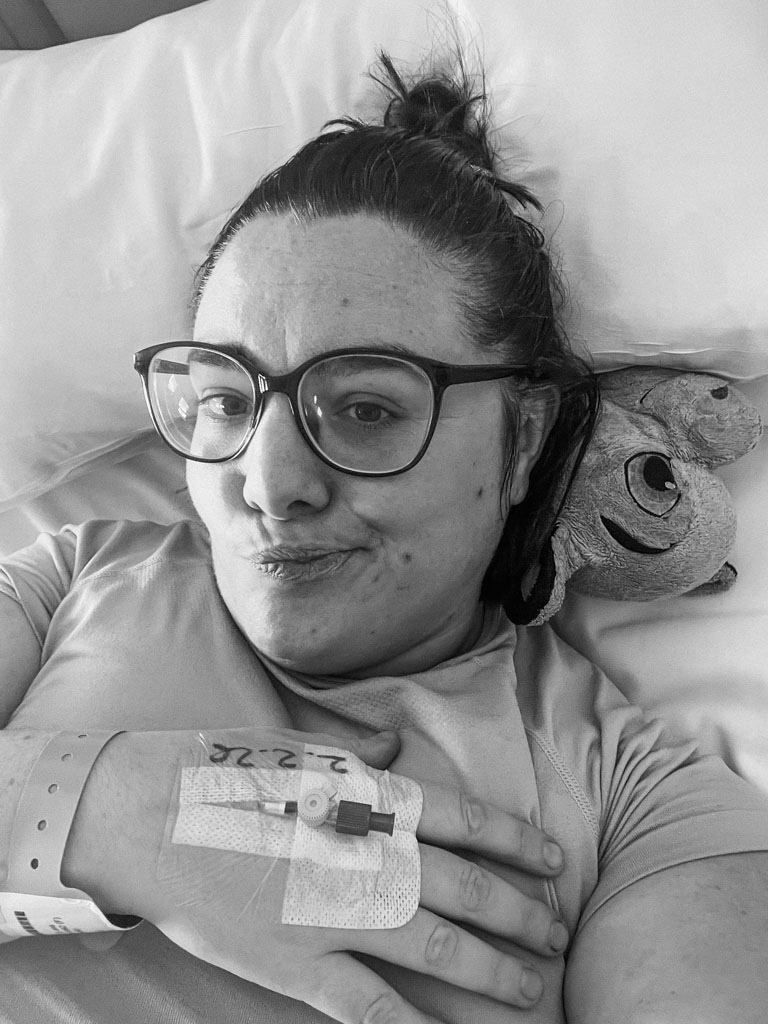
Prendre 30 kg en cinq ans sans comprendre pourquoi, malgré un suivi diététique sérieux et une pratique sportive de plus en plus intense, c’est violent. C’est déstabilisant. Et ça pousse à se poser des questions que personne ne t’avait préparée à affronter.
En 2024, on m’a diagnostiqué un SOPK avec résistance à l’insuline. En 2025, un lipœdème est venu compléter le tableau. Mon corps ne réagissait plus “normalement”. La prise de poids n’était plus une simple question de volonté ou de calories. C’était devenu métabolique, hormonal, complexe.
Et puis il y a eu cette option : la chirurgie bariatrique.
Longtemps, j’ai rejeté l’idée. Parce que dans l’imaginaire collectif, une opération pour maigrir reste perçue comme une solution de facilité. Parce que je ne trouvais que des informations centrées sur la restriction alimentaire, rarement sur l’impact hormonal ou la résistance à l’insuline. Parce que j’avais peur — tout simplement.
Le 2 février 2026, j’ai finalement été opérée d’une sleeve gastrectomie.
Aujourd’hui, à un mois post-opératoire, tout se passe très bien. Et si j’ai décidé de commencer cette série d’articles, c’est pour t’apporter ce que j’aurais aimé trouver : des informations claires, concrètes, nuancées sur la chirurgie de l’obésité, ses mécanismes, ses indications, ses bénéfices… et ses réalités.
Dans cet article, on va répondre à la base de tout :
- Qu’est-ce que la chirurgie bariatrique, exactement ?
- Quelle est la différence entre une sleeve et un bypass gastrique ?
- Qui peut en bénéficier ?
- Comment se déroule le parcours pré-opératoire ?
- Quels sont les pré-requis avant de se faire opérer ?
L’objectif n’est ni de convaincre, ni de décourager. Mais de comprendre. Et de t’aider à prendre une décision éclairée (que ce soit en faveur ou non de l’opération). Parce que la chirurgie bariatrique n’est pas magique. Ce n’est pas esthétique.
Et ce n’est jamais une décision prise à la légère.
C’est un outil médical puissant, encadré, qui agit bien au-delà de la simple restriction calorique. Et on va voir ensemble pourquoi.
Qu’est-ce que la chirurgie bariatrique ?
Définition médicale
La chirurgie bariatrique, aussi appelée chirurgie de l’obésité, est un traitement médical destiné aux personnes souffrant d’obésité sévère ou morbide.
Ce n’est pas une intervention esthétique. C’est une prise en charge thérapeutique reconnue, encadrée, et strictement réglementée.
Concrètement, la chirurgie bariatrique consiste à modifier le système digestif afin d’aider à obtenir une perte de poids durable lorsque les prises en charge médicales classiques (rééquilibrage alimentaire, activité physique, suivi diététique) ne suffisent plus.
Selon la technique utilisée (sleeve gastrectomie, bypass gastrique…), on agit :
- sur la taille de l’estomac (effet restrictif),
- sur l’absorption des nutriments (effet malabsorptif dans certains cas),
- mais aussi — et c’est souvent méconnu — sur les hormones de la faim et de la satiété.
La chirurgie bariatrique ne fait pas “que” réduire les portions.
Elle entraîne de véritables modifications hormonales et métaboliques :
- baisse de la ghréline (hormone de la faim),
- amélioration de la sensibilité à l’insuline,
- impact sur le diabète de type 2,
- modification des signaux de satiété.
Et c’est précisément pour cela qu’elle peut être particulièrement pertinente en cas de résistance à l’insuline, comme dans mon cas avec un SOPK.
On est loin d’une simple histoire de calories.
Ce que la chirurgie bariatrique n’est pas
Pour prendre une décision éclairée, il faut aussi déconstruire certaines idées reçues.
La chirurgie bariatrique :
❌ N’est pas une solution de facilité.
Le parcours est long, exigeant, encadré par une équipe pluridisciplinaire. Il demande un engagement réel avant et après l’opération.
❌ N’est pas une chirurgie esthétique.
On ne se fait pas opérer pour “affiner sa silhouette”. On se fait opérer pour traiter une pathologie chronique et multifactorielle : l’obésité.
❌ N’est pas magique.
Elle ne règle pas les troubles du comportement alimentaire par enchantement. Elle ne supprime pas les émotions. Elle ne fait pas disparaître le travail psychologique nécessaire.
❌ N’est pas sans contraintes.
Un suivi médical est indispensable à vie. Des compléments vitaminiques sont souvent nécessaires. Des adaptations alimentaires durables sont obligatoires.
La chirurgie bariatrique est un outil puissant.
Mais comme tout outil, son efficacité dépend de la façon dont on l’utilise — et de l’accompagnement autour.

Les différents types de chirurgie bariatrique
Quand on parle de chirurgie bariatrique, on met souvent tout dans le même panier.
En réalité, il existe plusieurs techniques, avec des mécanismes différents, des indications spécifiques et des conséquences distinctes sur le métabolisme.
Les deux interventions les plus pratiquées aujourd’hui sont :
la sleeve gastrectomie
le bypass gastrique
L’anneau gastrique, qui a longtemps été proposé, n’est quasiment plus posé à l’heure actuelle en raison de résultats moins durables et d’un taux plus élevé de complications à long terme. En revanche, le suivi des patient·e·s déjà porteurs d’un anneau reste bien sûr assuré.
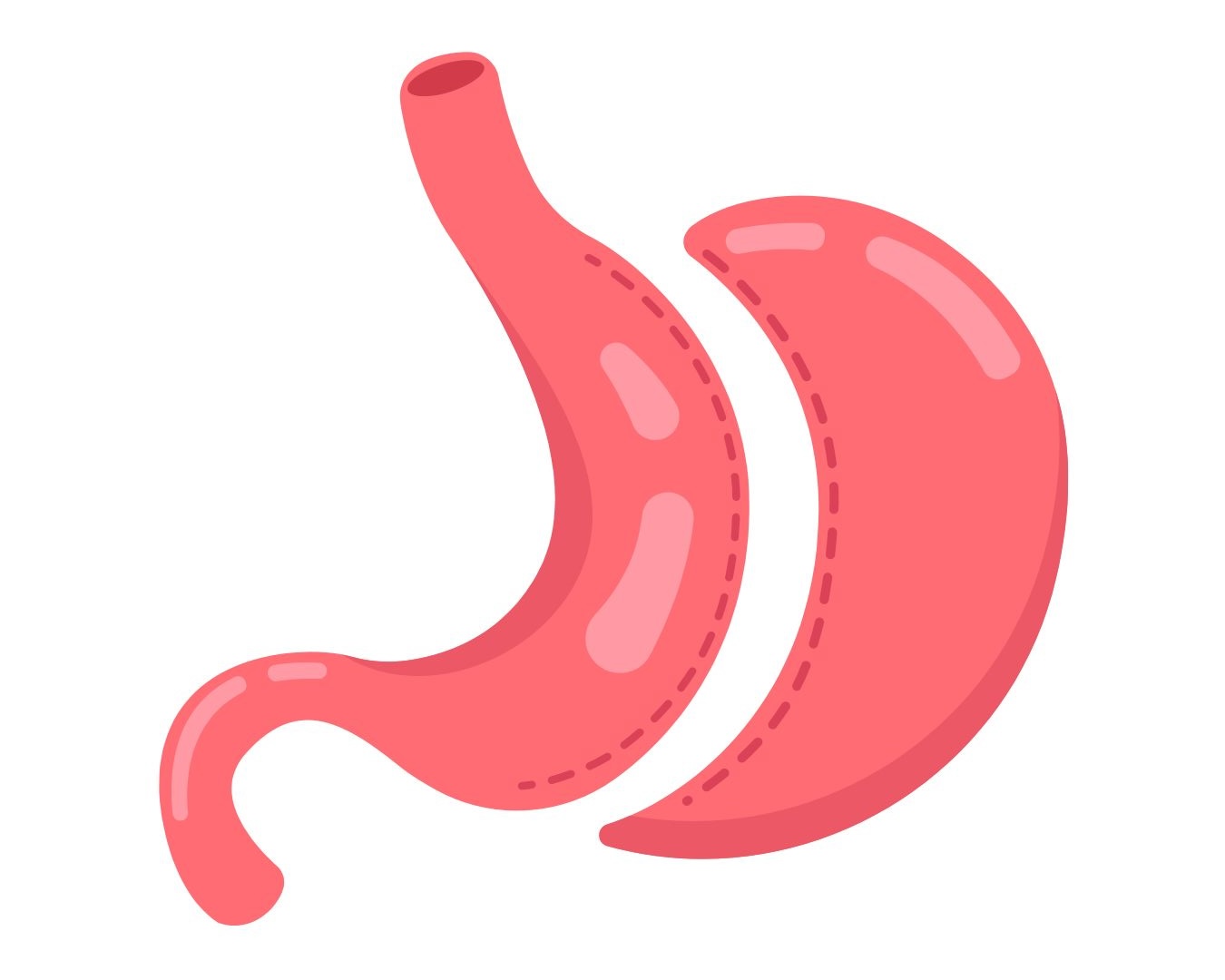
La sleeve gastrectomie
La sleeve gastrectomie (celle que j’ai choisie) est aujourd’hui l’une des interventions les plus réalisées en chirurgie de l’obésité.
Concrètement :
- On retire environ 2/3 de l’estomac.
- L’estomac prend alors la forme d’un tube vertical, d’où le nom “sleeve” (manche en anglais).
- Le volume gastrique est fortement réduit.
- La zone qui produit la ghréline (hormone de la faim) est en grande partie retirée.
👉 Résultat : Tu manges moins, mais surtout… tu as moins faim.
La sleeve est dite restrictive, car elle agit principalement sur la quantité d’aliments que tu peux ingérer.
Mais elle n’est pas qu’une réduction mécanique.
La baisse de la ghréline entraîne une vraie modification du signal de faim, ce qui explique pourquoi beaucoup de patientes parlent d’un “apaisement alimentaire” les premiers mois.
En revanche :
- Il n’y a pas de court-circuit intestinal.
- L’absorption des nutriments reste globalement normale.
- Les risques de carences sont généralement plus faibles qu’avec un bypass (même si un suivi reste indispensable).
Le bypass gastrique
Le bypass gastrique fonctionne différemment.
Ici, le chirurgien crée une petite poche gastrique en haut de l’estomac. Il relie directement cette poche à une partie plus basse de l’intestin (au niveau du duodénum), court-circuitant ainsi une portion du système digestif.
On parle donc d’une technique restrictive (petite poche = petites quantités), mais aussi malabsorptive (une partie des nutriments n’est plus absorbée de la même manière).
Le bypass a un impact métabolique particulièrement puissant, notamment sur :
- le diabète de type 2,
- la résistance à l’insuline,
- certaines pathologies métaboliques sévères.
Chez certaines personnes diabétiques, l’amélioration glycémique peut être quasi immédiate, parfois avant même la perte de poids significative.
En contrepartie :
- le risque de carences nutritionnelles est plus élevé,
- le suivi est encore plus strict,
- la technique est chirurgicalement plus complexe.

Sleeve ou bypass : quelles différences ?
C’est LA question que tout le monde se pose.
Voici les grandes différences à retenir :
1️⃣ Le mécanisme
- La sleeve agit principalement par restriction et modification hormonale.
- Le bypass combine restriction + malabsorption + fort impact métabolique.
2️⃣ La perte de poids moyenne
- Les deux permettent une perte de poids importante et durable.
- Le bypass peut parfois entraîner une perte légèrement plus rapide ou plus marquée, selon les profils.
Mais la réussite dépend énormément du terrain métabolique, du comportement alimentaire et du suivi.
3️⃣ Les risques nutritionnels
- Sleeve : risque modéré de carences, supplémentation souvent nécessaire.
- Bypass : risque plus élevé de carences (fer, B12, calcium, vitamines liposolubles), suivi biologique strict indispensable.
4️⃣ La complexité chirurgicale
- La sleeve est techniquement plus simple.
- Le bypass est plus complexe et plus long au bloc opératoire.
5️⃣ Le profil des patients
Le choix dépend :
- de l’IMC,
- des comorbidités (diabète, reflux sévère…),
- du profil hormonal,
- des antécédents médicaux,
- et de la discussion avec l’équipe pluridisciplinaire.
Dans mon cas, avec un SOPK et une résistance à l’insuline, sans aucune contre indication physique, la sleeve était adaptée. Pour d’autres profils, le bypass sera plus pertinent.
Il n’existe pas “la meilleure opération pour maigrir” dans l’absolu. Il existe l’intervention la plus adaptée à ton métabolisme, ton histoire et ton contexte médical.
Et c’est précisément pour cela que le parcours pré-opératoire est aussi encadré — ce qu’on va voir dans la prochaine partie.

Qui peut bénéficier d’une chirurgie bariatrique ?
La chirurgie bariatrique n’est pas proposée à tout le monde. Elle répond à des critères médicaux précis, établis pour s’assurer que l’intervention est réellement pertinente et bénéfique sur le long terme.
L’objectif n’est pas uniquement de faire perdre du poids rapidement. C’est d’améliorer la santé globale, de réduire les complications liées à l’obésité et d’optimiser la qualité de vie.
Mais alors, qui peut réellement prétendre à cette prise en charge ?
Les critères médicaux
Le premier indicateur utilisé est l’indice de masse corporelle (IMC).
En France et dans la majorité des recommandations médicales, la chirurgie bariatrique peut être envisagée dans les cas suivants :
👉 IMC ≥ 40 : C’est ce qu’on appelle souvent l’obésité sévère ou morbide.
👉 IMC ≥ 35 avec comorbidités associées : C’est probablement le cas le plus fréquent en pratique.
Les comorbidités sont des maladies associées à l’obésité qui augmentent les risques pour la santé, notamment :
- Diabète de type 2
- Hypertension artérielle
- Syndrome d’apnées du sommeil
- Problèmes articulaires importants
- Maladies cardiovasculaires
Le SOPK (avec ou non résistance à l’insuline) fait également partie des comorbidités qui “ouvrent” l’accès à une chirurgie bariatrique à partir d’un IMC supérieur à 35.
Dans certains cas, la chirurgie peut être envisagée même avec un IMC inférieur à 40 si la situation médicale l’exige. Par exemple :
- complications liées à l’obésité menaçant la santé à court ou moyen terme,
- nécessité d’une perte de poids rapide avant une autre intervention chirurgicale (comme une chirurgie orthopédique ou la pose d’une prothèse).
⚠️ En-dessous d’un IMC à 35, tu n’es PAS ÉLIGIBLE à une chirurgie bariatique. Et ce quel que soit le contexte (même si une perte de poids est recommandée pour une opération orthopédique, même en payant toi-même l’opération…). D’autres pistes seront explorées pour t’aider à perdre du poids.
Une solution de fin de parcours
Un autre critère essentiel concerne le parcours de prise en charge avant l’opération.
On ne propose pas une chirurgie bariatrique immédiatement.
Il faut généralement prouver que des solutions médicales classiques ont été essayées :
- suivi diététique régulier,
- activité physique adaptée,
- accompagnement psychologique si nécessaire,
- traitements médicamenteux éventuels.
L’idée n’est pas de “punir” les patients. Mais de s’assurer que la chirurgie arrive en dernier recours dans une stratégie thérapeutique globale.
Enfin, la validation finale se fait toujours en équipe pluridisciplinaire :
- chirurgien,
- nutritionniste ou diététicien,
- psychologue ou psychiatre,
- anesthésiste.
La décision n’est jamais prise par un seul professionnel.
Les contre-indications possibles
Même si la chirurgie bariatrique peut être extrêmement efficace, elle n’est pas adaptée à toutes les situations.
Certaines contre-indications doivent être prises en compte.
❌ Troubles psychiatriques non stabilisés
La stabilité psychologique est essentielle pour la réussite du parcours post-opératoire.
Certaines pathologies doivent être prises en charge et stabilisées avant d’envisager la chirurgie.
❌ Addictions actives
Que ce soit l’alcool, le tabac ou d’autres substances, les addictions non contrôlées peuvent augmenter les risques opératoires et compliquer le suivi post-opératoire.
La prise en charge de ces problématiques fait souvent partie du parcours pré-opératoire, avec un accompagnement adapté.
❌ Troubles du comportement alimentaire sévères non pris en charge
La chirurgie n’est pas un traitement unique des troubles alimentaires.
Boulimie, hyperphagie ou compulsions doivent être accompagnées en parallèle d’un suivi psychologique ou nutritionnel.
La raison est simple :
La chirurgie agit sur le corps, mais ne remplace pas le travail sur les habitudes alimentaires et le rapport à la nourriture.
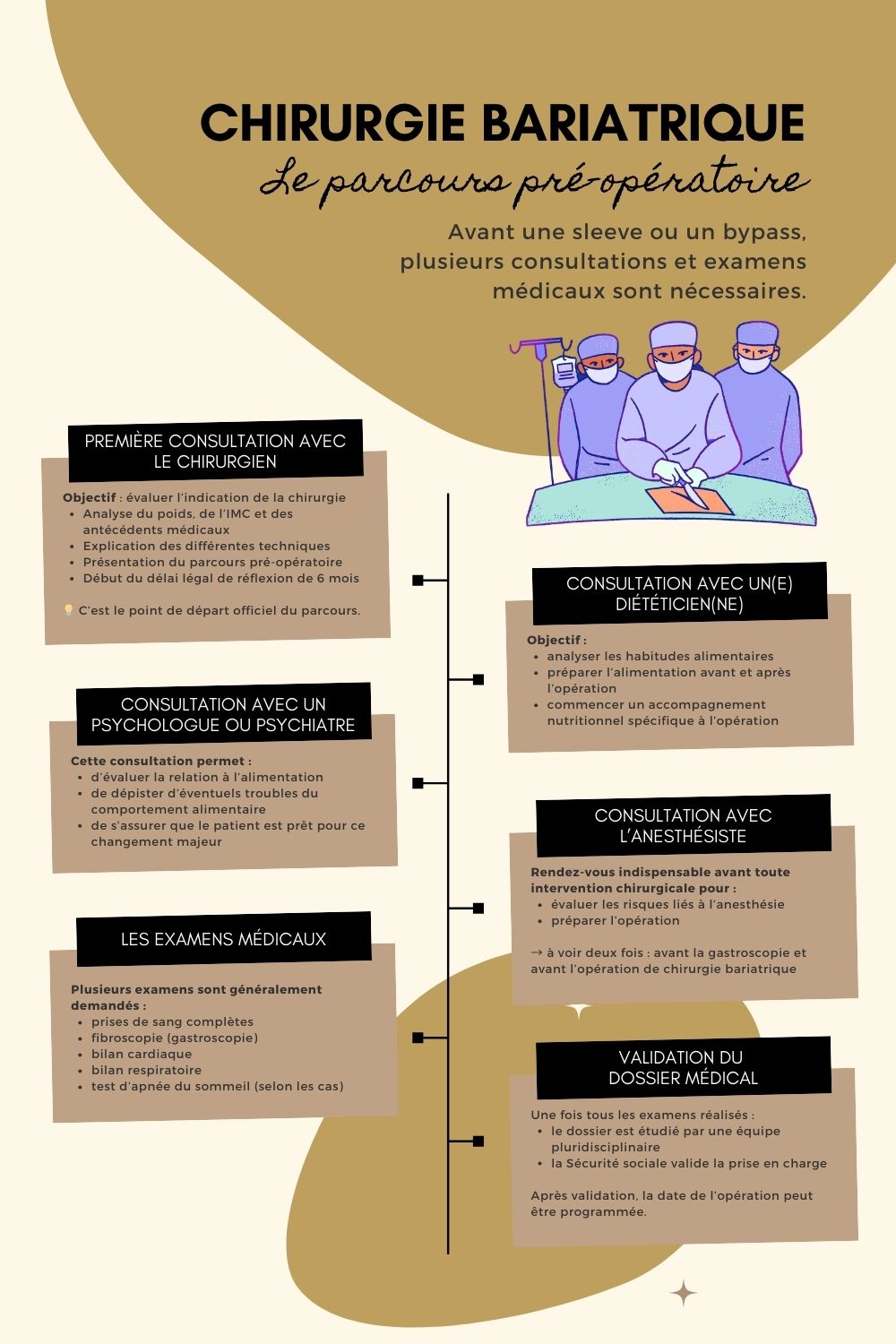
Le parcours pré-opératoire : à quoi faut-il s’attendre ?
C’est probablement la partie la moins connue — et pourtant l’une des plus importantes. On imagine souvent qu’une chirurgie bariatrique se résume à une date d’opération fixée rapidement.
En réalité, le parcours pré-opératoire est long, structuré, encadré… et en France, il s’étale sur au minimum 6 mois.
Cette période sert à :
- vérifier que l’intervention est adaptée à ta situation,
- évaluer les risques médicaux,
- analyser ton profil métabolique,
- préparer ton corps,
- mais aussi préparer ton mental.
Les consultations obligatoires
La chirurgie de l’obésité repose sur une équipe pluridisciplinaire. Tu ne seras jamais suivie uniquement par un chirurgien viscéral.
Voici les professionnels que tu rencontreras généralement :
Le chirurgien bariatrique (une fois au début, puis une deuxième fois pour faire le bilan des examens et proposer une date)
- Analyse de ton IMC et de ton historique de poids
- Explication des différentes techniques (sleeve gastrectomie, bypass gastrique…)
- Évaluation des risques et bénéfices
- Proposition de la technique la plus adaptée
Le ou la diététicien(ne) (plusieurs fois pendant ton parcours)
- Analyse détaillée de tes habitudes alimentaires
- Repérage d’éventuels troubles du comportement alimentaire
- Mise en place d’un rééquilibrage (en règle général, le rééquilibrage est déjà mis en place, le professionnel ne fait que l’approfondir et/ou l’adapter à une future opération)
- Explication des phases alimentaires post-opératoires
Le psychologue ou psychiatre (un rendez-vous)
- Évaluation de la stabilité émotionnelle
- Discussion autour des motivations profondes
- Dépistage d’éventuelles fragilités
- Validation de la capacité à s’engager dans un suivi à long terme
L’endocrinologue (un rendez-vous)
- Analyse approfondie des prises de sang (carences éventuelles, chlorestérol…)
- Étude de la glycémie et de l’insuline
- Évaluation du fonctionnement hormonal global
Cette étape est essentielle quand il existe un terrain métabolique particulier.
Le pneumologue (un rendez-vous)
- Tests respiratoires
- Évaluation de la capacité pulmonaire
- Dépistage d’un éventuel syndrome d’apnée du sommeil
Le cardiologue (un rendez-vous)
- Électrocardiogramme
- Évaluation du fonctionnement cardiaque
- Analyse du risque opératoire
L’anesthésiste (À voir une fois avant la gastroscopie et une deuxième avant l’opération)
- Bilan des antécédents médicaux
- Validation de la faisabilité de l’anesthésie générale
- Explication du déroulement de l’intervention
Chaque centre peut adapter le protocole, mais le principe reste le même : sécuriser au maximum la chirurgie bariatrique.
Les examens médicaux
Dans mon cas, le parcours a été particulièrement concentré. J’ai été hospitalisée 24 heures afin d’enchaîner l’ensemble des examens.
La prise de sang avait été réalisée la semaine précédente, puis durant ces 24h :
- Consultation avec les différents spécialistes
- Tests respiratoires
- Examens cardiaques
- Test d’apnée du sommeil pendant la nuit
- Gastroscopie (fibroscopie digestive) le lendemain matin
La gastroscopie permet d’analyser l’état de l’estomac, de dépister un reflux sévère, de rechercher une infection à Helicobacter pylori et de vérifier l’absence d’ulcère ou de pathologie contre-indiquant la sleeve.
Ce bilan complet permet d’adapter la technique chirurgicale et d’anticiper les risques.
👉 L’organisation de ces examens change selon les centres. Il arrive que tu sois laissé(e) en autonomie pour la réalisation de l’entièreté de tes examens. Garde bien le dossier fourni par ton chirurgien lors de ton premier rendez-vous avec toutes les procédures à réaliser.
La préparation avant l’opération
Le pré-opératoire ne consiste pas simplement à attendre la date. C’est une phase active.
Rééquilibrage alimentaire
- Apprentissage des futures portions
- Travail sur la mastication
- Diminution progressive des quantités
- Stabilisation des habitudes
Perte de poids pré-opératoire éventuelle
Certains chirurgiens demandent une perte de poids avant l’intervention :
- pour réduire la taille du foie,
- pour diminuer les risques opératoires,
- pour améliorer la sécurité au bloc.
Arrêt du tabac
Souvent exigé plusieurs semaines avant l’opération.
Le tabac augmente significativement les risques de complications.
Le délai légal de réflexion en France
En France, le délai minimum entre la première consultation et l’intervention est de 6 mois.
Ces 6 mois servent à :
- réaliser tous les examens,
- rencontrer les professionnels,
- stabiliser les éventuelles carences,
- confirmer que la décision est mûrement réfléchie.
À l’issue de ce parcours :
1️⃣ Le dossier est présenté en commission pluridisciplinaire.
2️⃣ Si l’avis est favorable, il est transmis à la Sécurité sociale.
3️⃣ L’Assurance Maladie valide (ou non) la prise en charge.
Ce n’est qu’après cette validation que la date d’opération est fixée.
👉 Je te partage d’ailleurs mon propre parcours pré-opératoire en vidéo.
Attention : chaque chirurgien a son protocole, chaque centre fonctionne différemment. Mon expérience est un exemple concret — pas un modèle universel.
Le parcours pré-opératoire peut paraître long. Mais avec du recul, il est aussi rassurant. Parce qu’une chirurgie bariatrique n’est jamais un acte anodin. Et cette préparation fait partie intégrante de la réussite sur le long terme.
Quels sont les risques et les contraintes ?
On ne peut pas parler de chirurgie bariatrique sans parler des risques.
Et je crois profondément que c’est aussi ce manque d’informations concrètes qui entretient les peurs… ou au contraire les décisions trop rapides.
Une sleeve gastrectomie ou un bypass gastrique restent des interventions réalisées sous anesthésie générale. Ce ne sont pas des gestes anodins. Même si ces opérations sont aujourd’hui bien codifiées et maîtrisées, elles comportent, comme toute chirurgie, une part de risque.
À court terme, il peut exister des complications comme un saignement, une infection ou, plus rarement, une fuite au niveau de la zone opérée. Ces situations sont surveillées de très près dans les jours qui suivent l’intervention. Le risque varie selon l’état de santé initial, l’IMC, les comorbidités (diabète, apnée du sommeil, problèmes cardiaques) et la qualité du suivi post-opératoire.
C’est précisément pour limiter ces risques que le parcours pré-opératoire est aussi rigoureux.
Mais au-delà des risques immédiats, ce sont surtout les contraintes à long terme qu’il faut comprendre.
La chirurgie bariatrique modifie durablement le fonctionnement digestif. On mange moins. Parfois on absorbe différemment. Et forcément, cela peut avoir un impact sur l’équilibre nutritionnel.
Même après une sleeve — qui n’est pas une chirurgie malabsorptive comme le bypass — les apports diminuent fortement les premiers mois. Si l’alimentation n’est pas suffisamment variée et structurée, des carences peuvent apparaître : fer, vitamine B12, vitamine D, calcium… Ce ne sont pas des détails. Une carence prolongée peut entraîner fatigue chronique, chute de cheveux, fragilité osseuse ou troubles neurologiques.
C’est pour cette raison que la chirurgie de l’obésité implique un suivi médical à vie.
Oui, à vie.
Cela signifie des bilans sanguins réguliers, des consultations de contrôle, un suivi nutritionnel et une vigilance constante sur les apports. La chirurgie n’est pas une parenthèse de quelques mois : c’est un traitement chronique d’une maladie chronique.
Et cela implique aussi, dans la majorité des cas, une supplémentation quotidienne. Multivitamines, vitamine B12, parfois fer ou vitamine D… La prise de compléments fait partie intégrante du traitement. Ce n’est pas un échec, ni une option. C’est une mesure de prévention.
Il y a donc une vraie responsabilité derrière cette décision.
Se faire opérer, ce n’est pas choisir la facilité. C’est accepter un cadre. C’est accepter un suivi. C’est accepter que son corps ne fonctionnera plus exactement comme avant.
Mais c’est aussi choisir de reprendre la main sur sa santé, avec un outil médical puissant.
Les contraintes existent. Les risques existent.
La clé, c’est d’en avoir conscience… pour que la décision soit réellement éclairée.
Pourquoi la chirurgie bariatrique change bien plus que le poids ?
On résume souvent la chirurgie bariatrique à une simple perte de kilos.
Comme si tout se jouait sur la balance.
En réalité, ce qui se passe dans le corps après une sleeve ou un bypass est bien plus profond. La perte de poids est visible. Mais les véritables transformations sont souvent métaboliques, hormonales et systémiques.
Et c’est précisément ce qui a changé ma perception de l’opération.
Un impact direct sur l’insuline
Avant mon opération, on m’avait diagnostiqué un SOPK avec résistance à l’insuline. Cela signifie que mon corps produisait de l’insuline… mais que mes cellules y répondaient mal. Résultat : stockage facilité, fringales, fatigue après les repas, difficulté à perdre du poids malgré les efforts.
Ce que j’ai découvert en me renseignant, c’est que la chirurgie bariatrique agit directement sur ce mécanisme.
Après une sleeve gastrectomie, on observe souvent :
- une amélioration rapide de la sensibilité à l’insuline,
- une diminution des pics glycémiques,
- une régulation plus stable de la glycémie.
Et ce phénomène peut commencer très tôt, parfois même avant que la perte de poids ne soit significative. Cela montre bien que l’effet n’est pas uniquement lié à la restriction calorique. Il y a une vraie modification du fonctionnement métabolique.
Un effet majeur sur le diabète de type 2
Chez les personnes atteintes de diabète de type 2, l’amélioration peut être spectaculaire.
Dans certains cas — notamment après un bypass gastrique — les paramètres glycémiques s’améliorent en quelques jours. Certains patients diminuent fortement leurs traitements, voire les arrêtent sous contrôle médical.
La chirurgie de l’obésité est d’ailleurs reconnue comme un traitement métabolique dans certaines situations de diabète sévère. Cela ne signifie pas qu’elle “guérit” systématiquement. Mais elle peut permettre une rémission durable ou un meilleur contrôle de la maladie.
Encore une fois, on est loin d’une simple histoire de quantité d’aliments.
Une modification des hormones de la faim
L’un des changements les plus marquants après une sleeve, c’est la relation à la faim.
La partie de l’estomac retirée produit en grande quantité la ghréline, l’hormone qui stimule l’appétit. Après l’intervention, son taux diminue nettement.
Concrètement, cela peut se traduire par :
- une sensation de faim moins intense,
- moins d’obsessions alimentaires,
- une satiété plus rapide,
- un apaisement mental autour de la nourriture.
Pour beaucoup, c’est la première fois que le rapport à l’alimentation devient plus stable. Et pour celles et ceux qui ont vécu des années de lutte permanente contre la faim ou les compulsions, ce changement est immense.
Une amélioration globale de la qualité de vie
Au-delà des chiffres biologiques, la chirurgie bariatrique transforme souvent le quotidien.
La mobilité s’améliore. Le sommeil devient plus réparateur. Les douleurs articulaires diminuent. L’essoufflement recule. L’énergie revient progressivement.
Mais il y a aussi un aspect plus subtil : le rapport à soi.
Retrouver une capacité d’action sur son corps, constater que les paramètres métaboliques s’améliorent, sentir que le corps répond enfin… cela change profondément la perception de sa santé.
Bien sûr, tout n’est pas parfait. Il y a des ajustements, des phases d’adaptation, des émotions parfois intenses. Mais réduire la chirurgie bariatrique à “perdre du poids” est une vision très incomplète.
Elle agit sur le métabolisme, les hormones, la glycémie, la fatigue, le sommeil… et donc, indirectement, sur la qualité de vie.
FAQ — Chirurgie bariatrique
Oui, la chirurgie bariatrique peut être prise en charge par la Sécurité sociale en France, à condition de respecter les critères médicaux (IMC ≥ 40 ou ≥ 35 avec comorbidités).
Après les 6 mois de parcours pré-opératoire, ton dossier passe en commission pluridisciplinaire. S’il est validé, il est transmis à l’Assurance Maladie qui donne son accord (ou non) pour la prise en charge.
Des dépassements d’honoraires peuvent toutefois exister selon l’établissement et le chirurgien.
En France, le délai légal minimum est de 6 mois entre la première consultation et l’intervention.
Durant cette période, tu passes :
- des consultations avec différents spécialistes,
- des examens médicaux complets,
- une évaluation nutritionnelle et psychologique.
Ce délai permet de sécuriser l’opération et de confirmer que la décision est réfléchie.
La perte de poids varie selon le profil de départ (IMC, métabolisme, comorbidités, habitudes alimentaires).
En moyenne, après une sleeve gastrectomie, on observe une perte d’environ 60 à 70 % de l’excès de poids sur 12 à 18 mois.
Mais il est important de comprendre que la chirurgie bariatrique est un outil. Les résultats dépendent aussi du suivi, de l’alimentation et de l’activité physique.
Oui, c’est possible.
La sleeve ou le bypass ne rendent pas immunisée contre la reprise de poids. Avec le temps, l’estomac peut légèrement se dilater et les habitudes alimentaires peuvent évoluer.
C’est pour cela que le suivi médical, nutritionnel et parfois psychologique est essentiel à long terme.
La chirurgie facilite la perte de poids, mais elle ne remplace pas l’hygiène de vie.
Les deux interventions sont considérées comme sûres lorsqu’elles sont réalisées dans un cadre médical adapté.
La sleeve gastrectomie est techniquement plus simple et comporte généralement moins de risques de carences sévères.
Le bypass gastrique, lui, a un impact métabolique plus fort, notamment sur le diabète, mais implique un risque nutritionnel plus important.
Le choix dépend de ton profil médical, de ton IMC et de tes comorbidités.
Non.
Le parcours est long, encadré et exigeant. Il implique des rendez-vous médicaux, un suivi à vie, une supplémentation quotidienne et une adaptation alimentaire durable.
La chirurgie de l’obésité est un traitement médical d’une maladie chronique. Ce n’est pas une démarche esthétique ni un raccourci.
Oui, c’est possible.
Même si la sleeve n’est pas une chirurgie malabsorptive comme le by-pass, la diminution des apports alimentaires peut entraîner des carences en fer, vitamine B12, vitamine D ou calcium.
Des bilans sanguins réguliers permettent de les prévenir ou de les corriger grâce à une supplémentation adaptée.
Non, et c’est un point fondamental.
La chirurgie bariatrique modifie également :
- les hormones de la faim (comme la ghréline),
- la sensibilité à l’insuline,
- la régulation de la glycémie.
C’est pour cela qu’elle peut avoir un effet majeur sur la résistance à l’insuline et le diabète de type 2.
Oui, mais il est généralement recommandé d’attendre 12 à 18 mois après l’opération, le temps que le poids se stabilise.
Un suivi médical renforcé est indispensable en cas de projet de grossesse pour éviter les carences.
Souvent, oui.
La diminution de la faim hormonale peut entraîner un apaisement alimentaire. Mais la chirurgie ne règle pas automatiquement les troubles du comportement alimentaire.
Un travail psychologique peut rester nécessaire pour consolider la relation à la nourriture.
Oui, dans certains cas il est possible de réaliser une seconde intervention, mais cela dépend du type de chirurgie initiale et de la situation médicale.
Après une sleeve gastrectomie, une réintervention peut parfois être envisagée en cas de reprise de poids importante, de reflux sévère ou de résultats insuffisants. L’opération la plus fréquemment proposée dans ce cas est la conversion en bypass gastrique. Cette transformation permet de modifier le fonctionnement digestif et d’ajouter un effet métabolique et de malabsorption qui n’existe pas avec la sleeve seule.
En revanche, lorsqu’un bypass gastrique a déjà été réalisé, les possibilités de réintervention sont beaucoup plus limitées. Cette chirurgie modifie déjà profondément l’anatomie digestive, ce qui rend les nouvelles opérations complexes et rarement indiquées. C’est pourquoi le choix de la première intervention est toujours mûrement réfléchi avec l’équipe médicale.
Dans tous les cas, une éventuelle réintervention est évaluée par une équipe pluridisciplinaire, qui analyse les causes de la reprise de poids, le suivi nutritionnel et la situation globale du patient avant de proposer une solution adaptée.
Conclusion : Mieux comprendre la chirurgie bariatrique
La chirurgie bariatrique n’est pas une solution miracle. Elle ne remplace pas le travail sur soi. Elle ne supprime pas les émotions. Elle ne dispense pas d’un suivi médical rigoureux.
Mais ce n’est pas non plus une simple “réduction d’estomac” destinée à manger moins pour les personnes n’ayant pas envie de faire un “régime”.
C’est un outil thérapeutique puissant, conçu pour traiter l’obésité et ses complications métaboliques. Un outil qui agit sur le volume gastrique, oui… mais aussi sur les hormones, l’insuline, la glycémie et l’équilibre global du corps.
La différence est là.
Décider de se faire opérer, ce n’est pas choisir la facilité. C’est accepter un cadre, un suivi à vie, une supplémentation, des bilans réguliers et une adaptation durable de son alimentation.
C’est aussi accepter que la transformation ne sera pas uniquement physique.
À un mois post-opératoire, je peux déjà dire une chose : la chirurgie ne fait pas tout. Mais elle crée un terrain nouveau. Un terrain plus stable, plus cohérent avec le fonctionnement de mon corps.
Et c’est peut-être ça, le vrai changement.
Dans le prochain article, je t’explique précisément pourquoi on perd du poids après une sleeve — et surtout ce qui se passe vraiment dans le corps, au-delà des calories et des portions réduites.
Parce que comprendre le mécanisme change complètement la manière dont on voit cette opération.
Où en es-tu dans ton parcours de chirurgie bariatrique ?
Si tu aimes cet article, épingle-le ! ⬇️



Ne t'arrête pas ici !
