Perturbateurs endocriniens : comprendre leur impact quand on a un SOPK, un lipœdème ou un trouble hormonal
Les perturbateurs endocriniens sont des substances capables d’interagir avec le système hormonal. Lorsqu’on vit avec un SOPK, un lipœdème ou un autre trouble hormonal, il est légitime de s’interroger sur leur impact potentiel. Voici ce que disent réellement les études scientifiques, sans alarmisme et avec des conseils concrets pour réduire ton exposition au quotidien.

Sommaire
Quand on vit avec un SOPK (Syndrome des ovaires polykystiques), un lipœdème, une endométriose, un trouble thyroïdien ou un déséquilibre hormonal en cours d’exploration, on devient forcément plus attentive à tout ce qui peut influencer les hormones.
Et c’est souvent à ce moment-là qu’on entend parler des perturbateurs endocriniens. On lit qu’ils seraient « partout ». On entend qu’ils pourraient influencer la fertilité, le poids, l’insuline, la thyroïde. On voit passer des listes de produits « à bannir ».
Résultat ? Un mélange d’inquiétude, de culpabilité et parfois de confusion.
La réalité scientifique est plus nuancée que ce que les réseaux sociaux laissent entendre.
Oui, certaines substances chimiques présentes dans notre environnement peuvent interagir avec le système hormonal. C’est une question étudiée depuis plus de 30 ans par des organismes comme l’Organisation mondiale de la santé et l’ANSES. Oui, des effets ont été démontrés chez l’animal pour certaines molécules. Oui, des associations sont observées dans certaines études humaines.
Mais non, cela ne signifie pas que :
- ton trouble hormonal est « causé » par ton shampoing,
- chaque contact avec du plastique est dangereux,
- tu dois tout changer du jour au lendemain.
Si tu as un SOPK, une résistance à l’insuline, un lipœdème ou des cycles irréguliers, ton système endocrinien est déjà plus sensible — ou du moins plus surveillé. Il est donc légitime de vouloir comprendre ce que dit réellement la science, sans tomber dans l’alarmisme.
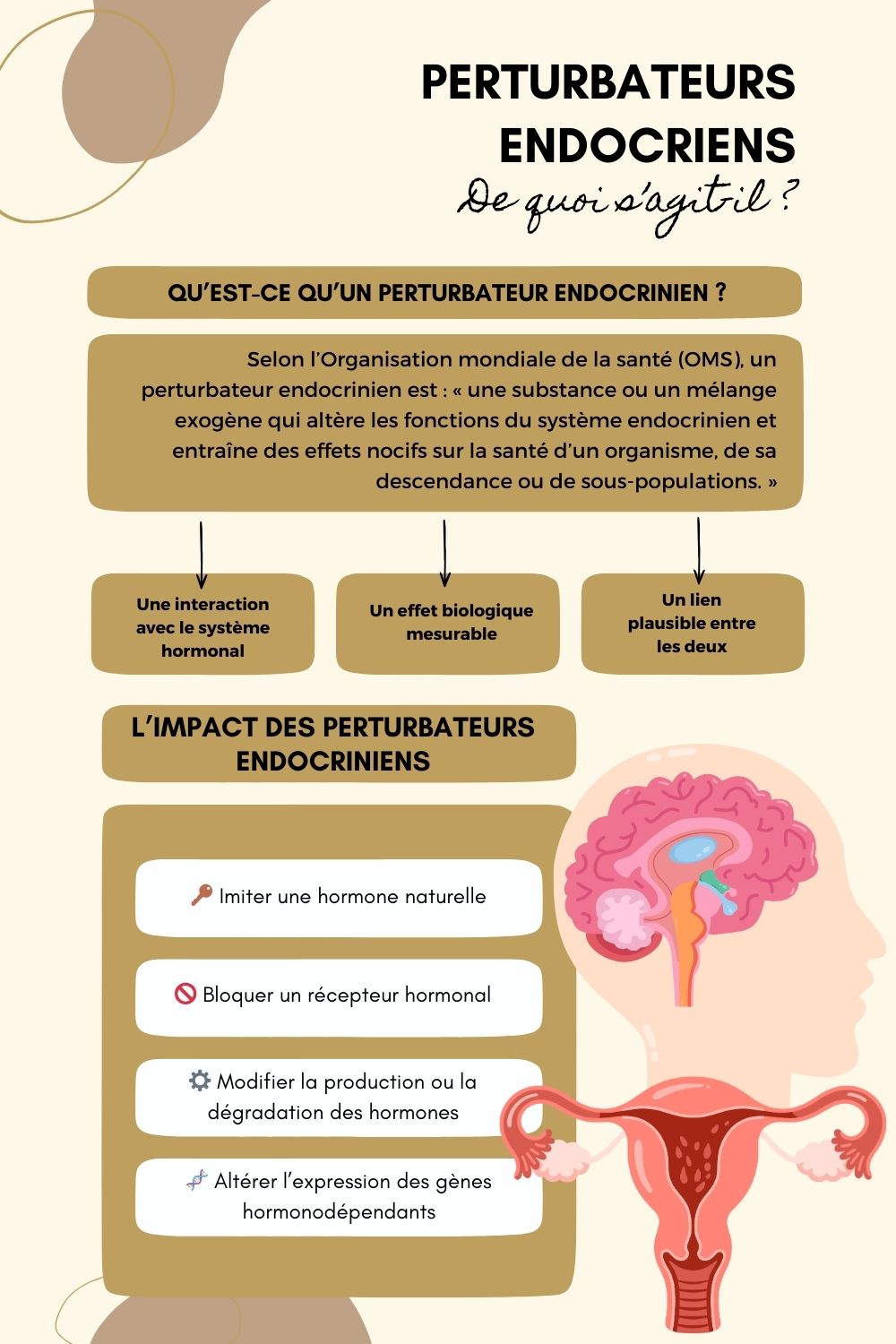
Qu’est-ce qu’un perturbateur endocrinien ?
La définition scientifique (OMS, Europe, France)
Selon l’Organisation mondiale de la santé (OMS), un perturbateur endocrinien est :
« une substance ou un mélange exogène qui altère les fonctions du système endocrinien et entraîne des effets nocifs sur la santé d’un organisme, de sa descendance ou de sous-populations. »
Au niveau européen, l’Autorité européenne de sécurité des aliments (EFSA) et l’Agence européenne des produits chimiques (ECHA) précisent qu’il faut trois critères pour parler officiellement de perturbateur endocrinien :
- Une interaction avec le système hormonal
- Un effet biologique mesurable
- Un lien plausible entre les deux
👉 Autrement dit : Toutes les substances qui ont une activité hormonale ne sont pas automatiquement dangereuses.
Le terme « perturbateur endocrinien » est encadré scientifiquement. En France, l’ANSES publie régulièrement des expertises collectives sur le sujet.
Comment ces substances agissent dans l’organisme
Pour comprendre, il faut revenir au système hormonal.
Les hormones fonctionnent comme des clés biologiques. Elles se fixent sur des récepteurs spécifiques pour déclencher une action.
Un perturbateur endocrinien peut :
🔑 Imiter une hormone naturelle (ex : activité œstrogénique de certains bisphénols)
🚫 Bloquer un récepteur hormonal
⚙️ Modifier la production ou la dégradation des hormones
🧬 Altérer l’expression des gènes hormonodépendants
Le problème n’est pas seulement la dose élevée.
Le système endocrinien fonctionne à des concentrations extrêmement faibles (nanogrammes). C’est pourquoi certaines expositions chroniques à faibles doses font l’objet d’études.
Les effets peuvent être :
- Dose-dépendants classiques
- Non linéaires (réponse différente à faible dose qu’à forte dose)
- Variables selon la période d’exposition (grossesse, puberté…)
Ces mécanismes sont documentés dans la littérature scientifique, notamment dans des synthèses publiées par l’OMS et le programme international IPCS (WHO/UNEP, 2012 ; mise à jour 2023).
Où les retrouve-t-on concrètement ?
Quand on parle de perturbateurs endocriniens, on imagine parfois des substances rares ou industrielles, éloignées de notre quotidien. En réalité, ce sont surtout des molécules utilisées depuis des décennies dans l’industrie, pour leurs propriétés techniques : assouplir un plastique, le rendre résistant à la chaleur, imperméable, ou prolonger la conservation d’un produit.
Parmi les familles les plus étudiées, on retrouve les bisphénols, dont le plus connu est le BPA (bisphénol A). Il a longtemps été utilisé dans certains plastiques rigides et dans les résines qui tapissent l’intérieur des boîtes de conserve. En Europe, son usage a été fortement restreint, notamment dans les contenants alimentaires destinés aux nourrissons, et il continue d’être évalué par les autorités sanitaires.
Les phtalates, eux, sont des plastifiants. Ils permettent de rendre les plastiques souples et flexibles. On peut les retrouver dans certains emballages, revêtements, câbles, objets en PVC ou encore dans certains cosmétiques plus anciens (même si leur présence est aujourd’hui très encadrée en Europe).
Les PFAS (substances per- et polyfluoroalkylées) sont une autre famille largement étudiée. Ils sont utilisés pour leurs propriétés antiadhésives, imperméabilisantes ou résistantes aux hautes températures. On les retrouve par exemple dans certains revêtements antiadhésifs, textiles traités ou mousses anti-incendie. Leur persistance dans l’environnement explique qu’ils fassent l’objet d’une attention scientifique particulière.
Certains pesticides, certains retardateurs de flamme utilisés dans le mobilier ou l’électronique, ainsi que certains parabènes utilisés comme conservateurs dans les cosmétiques, ont également été étudiés pour leurs effets potentiels sur le système endocrinien.
Concrètement, cela signifie que l’exposition peut provenir de plusieurs sources du quotidien : les matériaux en contact avec les aliments (notamment certains plastiques ou revêtements internes de conserves), certains produits cosmétiques, des produits ménagers, mais aussi la poussière domestique, qui peut accumuler des résidus de différentes substances issues de notre environnement intérieur.
Il est toutefois essentiel de garder un point de repère rassurant : la réglementation européenne fait partie des plus strictes au monde en matière de substances chimiques. De nombreuses molécules identifiées comme préoccupantes ont été interdites, restreintes ou font l’objet d’évaluations continues par des organismes comme l’Agence européenne des produits chimiques et l’Autorité européenne de sécurité des aliments.
Autrement dit, si l’exposition environnementale existe, elle est encadrée, surveillée et régulièrement réévaluée à la lumière des données scientifiques les plus récentes.

Le système endocrinien : pourquoi est-il si sensible ?
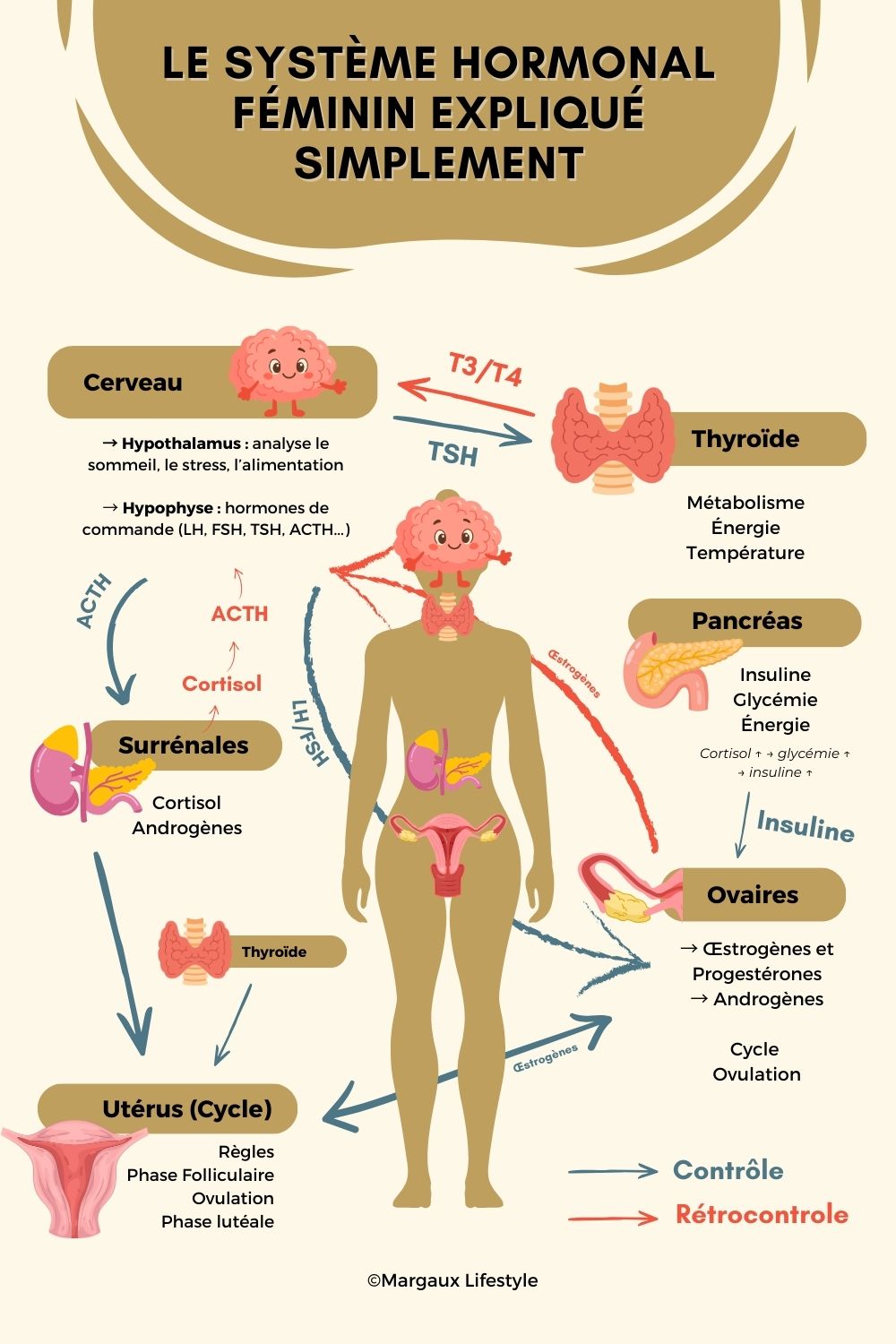
Rappel sur le fonctionnement hormonal
Pour comprendre pourquoi le sujet des perturbateurs endocriniens te concerne particulièrement, il est important de revenir à la base : le fonctionnement du système hormonal.
Le système endocrinien est un réseau de communication extrêmement fin et sophistiqué. Il ne fonctionne pas comme un interrupteur « on/off », mais comme un orchestre. Chaque glande joue sa partition, en permanence, avec des ajustements constants en fonction de ton environnement, de ton alimentation, de ton stress, de ton sommeil et de ton cycle.
Au centre de ce système se trouvent l’hypothalamus et l’hypophyse, situés dans le cerveau. Ils agissent comme des chefs d’orchestre. L’hypothalamus capte les informations internes (stress, énergie disponible, température, rythme circadien) et transmet des signaux à l’hypophyse. Celle-ci libère ensuite des hormones qui stimulent ou freinent d’autres glandes : la thyroïde, les surrénales, les ovaires, entre autres.
La thyroïde régule le métabolisme énergétique : vitesse à laquelle tu brûles les calories, température corporelle, niveau d’énergie. Les surrénales produisent notamment le cortisol, impliqué dans la gestion du stress, et participent aussi à la production d’androgènes. Les ovaires, eux, sécrètent les œstrogènes et la progestérone, qui orchestrent le cycle menstruel, l’ovulation, la fertilité et influencent aussi l’humeur, la peau et la répartition des graisses. Le pancréas, via l’insuline, joue un rôle clé dans la gestion du glucose sanguin et donc dans le stockage énergétique.
Tout cela fonctionne par boucles de rétrocontrôle très précises. Une petite variation d’hormone entraîne une réponse compensatoire ailleurs. C’est un système dynamique, adaptable… mais aussi sensible.
Lorsque tu as un SOPK, cet équilibre est déjà modifié. On observe fréquemment une hyperandrogénie (taux d’androgènes plus élevés), une résistance à l’insuline et une communication altérée entre l’hypophyse et les ovaires. L’ovulation peut devenir irrégulière ou absente. Ce n’est pas un simple « problème d’ovaires » : c’est une dysrégulation d’axe hormonal plus global, impliquant le métabolisme et parfois l’inflammation. J’avais déjà parlé dans cet article des différentes hormones impliquées dans un SOPK.
Dans le lipœdème, même si les mécanismes précis sont encore en cours d’étude, la maladie présente une forte dépendance hormonale. Elle apparaît ou s’aggrave souvent lors des grandes transitions hormonales : puberté, grossesse, ménopause. Cela suggère que les variations d’œstrogènes et d’autres hormones sexuelles jouent un rôle dans la distribution anormale du tissu adipeux.
Quand on vit avec l’un de ces troubles, on sait déjà que le système hormonal est plus réactif, plus fragile ou plus complexe. Il est donc tout à fait logique que la question des substances pouvant interagir avec les hormones suscite de l’inquiétude.
Mais il est essentiel de garder en tête une chose : le système endocrinien est aussi remarquablement adaptable. Il compense, il ajuste, il régule en permanence. Comprendre sa sensibilité ne signifie pas le considérer comme défaillant ou incapable de faire face à son environnement. C’est simplement reconnaître que l’équilibre hormonal est subtil — et que c’est précisément pour cela qu’il mérite d’être compris avec nuance.
Ce que disent réellement les études sur le SOPK et les perturbateurs endocriniens
C’est probablement la partie qui t’intéresse le plus : est-ce que les perturbateurs endocriniens peuvent jouer un rôle dans le développement ou l’aggravation du SOPK ?
La littérature scientifique s’est effectivement penchée sur la question depuis une quinzaine d’années.
Plusieurs études observationnelles ont mis en évidence que des femmes atteintes de SOPK présentaient, en moyenne, des concentrations urinaires plus élevées de bisphénol A (BPA) que des femmes sans SOPK. Ces résultats ont été rapportés notamment dans des études publiées dans The Journal of Clinical Endocrinology & Metabolism et dans Environmental Health Perspectives. Certaines hypothèses suggèrent que le BPA pourrait interagir avec les récepteurs aux œstrogènes ou influencer la production d’androgènes, ce qui pourrait théoriquement amplifier l’hyperandrogénie caractéristique du SOPK.
D’autres travaux ont exploré l’exposition aux phtalates. Certaines études épidémiologiques ont observé des associations entre certains métabolites de phtalates et des perturbations ovulatoires, une modification des taux d’AMH (hormone anti-müllérienne) ou des paramètres métaboliques. Là encore, il s’agit d’associations statistiques observées à l’échelle populationnelle.
Des recherches plus récentes s’intéressent également à l’exposition précoce (in utero ou durant l’enfance) et à son impact potentiel sur la programmation métabolique et reproductive. Des modèles animaux ont montré que certaines expositions pouvaient modifier la sensibilité à l’insuline ou la fonction ovarienne à l’âge adulte. Ces travaux alimentent l’hypothèse dite de « programmation développementale » des troubles endocriniens.
Mais il est fondamental de comprendre la nuance scientifique.
La grande majorité de ces études sont observationnelles. Cela signifie qu’elles mesurent des corrélations entre un niveau d’exposition et la présence d’un trouble, à un instant donné. Elles ne démontrent pas que l’exposition est la cause du SOPK.
Il existe plusieurs limites méthodologiques importantes :
- Les dosages urinaires reflètent une exposition récente, pas nécessairement chronique.
- Il est difficile d’isoler un seul composé alors que nous sommes exposées à des mélanges complexes (« effet cocktail »).
- Le SOPK lui-même peut modifier le métabolisme et l’élimination de certaines substances, ce qui complique l’interprétation (relation potentiellement bidirectionnelle).
Le SOPK est aujourd’hui reconnu comme une pathologie multifactorielle impliquant une susceptibilité génétique, une résistance à l’insuline, des facteurs inflammatoires, des influences environnementales et possiblement des facteurs épigénétiques. Aucune autorité scientifique ne considère actuellement les perturbateurs endocriniens comme la cause unique ou principale du syndrome.
L’ANSES souligne dans ses rapports d’expertise que, si des données expérimentales et épidémiologiques suggèrent un rôle possible de certaines substances dans les troubles de la reproduction, les preuves humaines restent hétérogènes et nécessitent des recherches complémentaires.
De son côté, l’Autorité européenne de sécurité des aliments insiste sur la nécessité de distinguer activité endocrinienne et effet nocif avéré, et rappelle que l’évaluation du risque repose sur l’ensemble des données toxicologiques et épidémiologiques disponibles.
En résumé, les perturbateurs endocriniens constituent un facteur environnemental plausible parmi d’autres dans l’écosystème complexe du SOPK. Ils peuvent représenter une variable supplémentaire dans un terrain déjà sensible — notamment métabolique et hormonal — mais ils ne sont ni une explication unique, ni un déterminisme inévitable.
Cette nuance est essentielle : comprendre l’influence possible de l’environnement ne signifie pas porter la responsabilité de la maladie sur tes choix quotidiens.
Effets potentiels documentés sur la santé féminine
Fertilité et reproduction : ce que l’on sait à ce stade
Le système reproducteur féminin est particulièrement sensible aux signaux hormonaux fins. Le cycle menstruel repose sur une coordination très précise entre l’hypothalamus, l’hypophyse et les ovaires. Une légère modification de l’environnement hormonal peut théoriquement influencer l’ovulation, la maturation folliculaire ou la qualité ovocytaire.
🔬 Données expérimentales
Chez l’animal, certaines substances comme le bisphénol A (BPA) ont montré des effets sur :
- la maturation des ovocytes,
- la formation des follicules,
- l’expression de gènes impliqués dans la stéroïdogenèse.
Ces résultats sont documentés dans plusieurs synthèses internationales, notamment dans les rapports du programme conjoint OMS/PNUE sur les perturbateurs endocriniens (WHO/UNEP, 2012 ; mise à jour 2023).
Cependant, les doses utilisées dans certains modèles expérimentaux ne correspondent pas toujours aux expositions environnementales humaines.
📊 Données humaines
Chez l’humain, les études sont principalement observationnelles. Certaines recherches publiées dans Human Reproduction et Environmental Health Perspectives ont observé :
- des associations entre certains métabolites de phtalates et des cycles plus irréguliers,
- des corrélations entre exposition au BPA et variations hormonales subtiles (LH, testostérone),
- des délais de conception légèrement prolongés dans certaines populations exposées à des niveaux élevés de PFAS.
Concernant les PFAS, l’Autorité européenne de sécurité des aliments (EFSA) a revu en 2020 les données disponibles et conclu qu’il existait des éléments suggérant des effets sur la fertilité et la fonction thyroïdienne, mais avec des incertitudes importantes et une variabilité d’exposition selon les régions.
Il est important de préciser que les niveaux d’exposition dans la population générale européenne sont généralement inférieurs aux seuils associés aux effets les plus marqués dans les études.
Métabolisme, insuline et poids : la question des « obesogens »
Le terme « obesogen » a été proposé par le chercheur Bruce Blumberg pour désigner des substances susceptibles d’influencer le développement et le fonctionnement du tissu adipeux.
L’hypothèse est la suivante : certaines molécules pourraient interagir avec des récepteurs nucléaires comme PPAR-γ, impliqués dans la différenciation des cellules graisseuses et la régulation du métabolisme énergétique.
🧪 Données expérimentales
Chez l’animal, certaines expositions prénatales à des substances comme le tributyltin ou certains phtalates ont montré :
- une augmentation du nombre d’adipocytes,
- une modification de la sensibilité à l’insuline,
- une tendance à une prise de poids ultérieure.
Ces résultats ont été synthétisés dans des publications de l’Organisation mondiale de la santé et dans des revues systématiques publiées dans Nature Reviews Endocrinology.
👩⚕️ Données humaines
Chez l’humain, les études montrent parfois :
- une association entre exposition prénatale à certains perturbateurs et indice de masse corporelle plus élevé chez l’enfant,
- des corrélations entre métabolites urinaires de phtalates et marqueurs d’insulinorésistance.
Mais ces études sont complexes à interpréter. Le poids et la résistance à l’insuline dépendent d’une multitude de facteurs : alimentation, génétique, activité physique, microbiote, sommeil, statut socio-économique.
Dans le contexte du SOPK, où l’insulinorésistance est déjà centrale, il est scientifiquement cohérent d’explorer l’influence de facteurs environnementaux. Toutefois, à ce jour, aucune agence sanitaire ne considère les perturbateurs endocriniens comme une cause principale du SOPK ou de l’obésité.
👉 Ici encore : association ne signifie pas causalité démontrée.
Thyroïde et cancers hormono-dépendants : ce que disent les agences sanitaires
🦋 Fonction thyroïdienne
Les hormones thyroïdiennes jouent un rôle clé dans le métabolisme, la fertilité et le développement neurologique. Certaines substances, notamment certains PFAS et retardateurs de flamme, ont montré chez l’animal une capacité à interférer avec :
- la synthèse des hormones thyroïdiennes,
- leur transport sanguin,
- leur liaison aux récepteurs cellulaires.
L’EFSA reconnaît des données expérimentales solides pour certaines molécules, mais souligne que les effets observés chez l’humain restent variables et dépendent fortement du niveau d’exposition.
🎗 Cancers hormono-dépendants
Concernant les cancers du sein, de l’endomètre ou de la prostate, certaines substances ayant une activité œstrogénique ont été étudiées pour leur potentiel rôle contributif.
L’Organisation mondiale de la santé classe certaines expositions environnementales comme cancérogènes avérées (par exemple certains pesticides spécifiques), mais pour la majorité des perturbateurs endocriniens étudiés dans la vie quotidienne, les données humaines restent hétérogènes.
Il est crucial de rappeler que les cancers hormono-dépendants sont multifactoriels. Ils impliquent :
- des facteurs génétiques,
- des facteurs hormonaux endogènes,
- des comportements de vie,
- des expositions environnementales multiples,
- l’âge et la durée d’exposition.
Le risque dépend toujours de trois éléments combinés : la dose, la durée et la susceptibilité individuelle.
Ce qu’il est important de retenir
Les effets potentiels des perturbateurs endocriniens sur la santé féminine sont un champ de recherche actif et sérieux.
- Il existe des preuves solides chez l’animal pour certaines molécules.
- Il existe des associations observées chez l’humain.
- Les agences sanitaires européennes reconnaissent des incertitudes importantes mais surveillent activement ces substances.
Pour toi, cela signifie deux choses essentielles :
- Le sujet est scientifiquement légitime.
- Il ne justifie pas une peur disproportionnée ni une culpabilité personnelle.
Ton système hormonal est influencé par de nombreux paramètres. Les expositions environnementales en font partie — mais elles ne définissent pas, à elles seules, ton histoire hormonale.
Réduire son exposition sans se mettre la pression : recommandations officielles et actions concrètes
Avant d’entrer dans le concret, j’aimerais poser un cadre important : les autorités sanitaires ne recommandent ni révolution radicale ni contrôle obsessionnel.
La Stratégie Nationale sur les Perturbateurs Endocriniens pilotée en France par le ministère de la Santé, ainsi que les recommandations de l’ANSES et de l’Santé publique France, insistent sur des mesures simples, proportionnées et réalistes.
L’objectif n’est pas la perfection.
C’est la réduction cohérente et progressive des expositions évitables.
Quand on a un SOPK, un lipœdème ou un trouble hormonal, la tentation peut être de vouloir tout contrôler. Mais la régulation hormonale a aussi besoin de stabilité émotionnelle. La réduction d’exposition doit donc rester compatible avec ton équilibre mental.
Voyons concrètement comment appliquer les recommandations officielles dans la vie quotidienne.
Dans la cuisine : des ajustements simples et efficaces
Les autorités sanitaires européennes, notamment l’Autorité européenne de sécurité des aliments, identifient l’alimentation comme une voie d’exposition importante pour certaines substances.
Sans basculer dans la peur, certaines habitudes peuvent réduire l’exposition potentielle :
La première concerne le chauffage des aliments. Chauffer des plats dans des contenants plastiques peut favoriser la migration de certaines substances vers les aliments, surtout si le plastique est ancien ou abîmé. Les recommandations de Santé publique France suggèrent donc de privilégier le verre, la céramique ou l’inox pour la cuisson et le réchauffage.
Ensuite, limiter les aliments ultra-transformés peut indirectement réduire l’exposition aux emballages multiples et aux matériaux en contact alimentaire. Cela rejoint d’ailleurs les recommandations nutritionnelles générales pour le métabolisme, particulièrement pertinentes si tu présentes une insulinorésistance.
Varier les sources alimentaires est également conseillé. Cette stratégie simple permet d’éviter une exposition répétée à une même substance potentiellement présente dans un type précis d’aliment.
Il ne s’agit pas d’interdire le plastique dans ta vie. Il s’agit d’éviter les usages qui augmentent inutilement la migration chimique, notamment la chaleur et l’usure.

Cosmétiques et soins : privilégier la simplicité plutôt que la peur
Les cosmétiques peuvent contenir des conservateurs, solvants ou parfums de synthèse. En Europe, leur composition est strictement réglementée par le règlement cosmétique européen, et de nombreuses substances suspectées d’effets endocriniens ont été interdites ou restreintes.
Les recommandations officielles ne demandent pas d’abandonner les cosmétiques, mais de privilégier des formules simples et de limiter l’accumulation de produits.
Réduire le nombre de produits appliqués quotidiennement diminue mécaniquement l’exposition cumulative. Les produits très parfumés peuvent contenir des mélanges complexes de substances ; choisir des formules plus sobres peut être une approche raisonnable.
Encore une fois, l’idée n’est pas de jeter toute ta salle de bain. C’est d’avancer progressivement, en remplaçant au fil du temps plutôt qu’en créant un stress immédiat.
L’environnement intérieur : un levier souvent sous-estimé
Les agences sanitaires rappellent que l’air intérieur peut contenir des résidus de composés issus du mobilier, des textiles ou des produits ménagers.
La mesure la plus simple, et officiellement recommandée par l’Santé publique France, est l’aération quotidienne du logement, idéalement dix minutes par jour minimum, même en hiver. Cette pratique réduit l’accumulation de composés organiques volatils et améliore la qualité de l’air global.
Limiter les sprays d’ambiance, encens ou parfums d’intérieur diminue également l’exposition à des mélanges chimiques inhalés.
Un ménage régulier, notamment pour réduire la poussière domestique (qui peut concentrer certaines substances), est une mesure simple et proportionnée. Il ne s’agit pas d’aseptiser son environnement, mais de maintenir une hygiène intérieure classique et cohérente.
Grossesse et projet bébé : une vigilance douce et ciblée
Les périodes de développement fœtal sont considérées comme plus sensibles aux influences environnementales, en raison de la plasticité hormonale et cellulaire.
Les recommandations officielles françaises et européennes pour les femmes enceintes restent mesurées :
éviter les expositions inutiles à des solvants ou produits de bricolage, aérer régulièrement, éviter de manipuler des produits chimiques sans protection, et ne pas chauffer des aliments dans des plastiques non adaptés.
Il n’est jamais question d’hyper-contrôle ni d’isolement environnemental. Les autorités sanitaires insistent sur la proportionnalité des mesures.
Si tu es en parcours de fertilité ou en projet de grossesse, ces ajustements peuvent être intégrés progressivement, sans pression.
Bibliographie — Perturbateurs endocriniens et santé hormonale
Organisations internationales
World Health Organization & UNEP. State of the Science of Endocrine Disrupting Chemicals (2012, mise à jour 2023).
Organisation mondiale de la santé — Endocrine disruptors and human health reports.
Autorités sanitaires européennes
EFSA (European Food Safety Authority). Scientific Opinions on Endocrine Active Substances.
Autorité européenne de sécurité des aliments — Risk assessment reports on PFAS and bisphenols.
ECHA (European Chemicals Agency). Endocrine Disruptor Assessment Framework.
Agence européenne des produits chimiques — Classification des substances chimiques à activité endocrinienne.
Santé publique et expertise nationale
ANSES.
Perturbateurs endocriniens : expertises collectives et rapports scientifiques.
https://www.anses.frMinistère de la Santé — Stratégie Nationale sur les Perturbateurs Endocriniens (SNPE).
https://solidarites-sante.gouv.frSanté publique France — recommandations prévention environnementale.
SOPK, métabolisme et endocrinologie féminine
The Endocrine Society. Endocrine-Disrupting Chemicals and Reproductive Health (Position Statement).
https://www.endocrine.orgEndocrine Society — recommandations médicales sur l’environnement hormonal.
Articles scientifiques clés
Diamanti-Kandarakis E. et al. (2009).
Endocrine-disrupting chemicals and endocrine health.
Endocrine Reviews.Gore AC et al. (2015).
EDCs and endocrine health risks.
Endocrine Reviews.Casals-Casas C, Desvergne B. (2011).
Endocrine disruptors: Mechanisms of action.
Physiological Reviews.
SOPK et environnement hormonal
Legro RS et al. (2013).
Diagnosis and treatment of PCOS.
The Journal of Clinical Endocrinology & Metabolism.Azziz R. et al. (2009).
PCOS pathophysiology review.Human Reproduction Update — Environmental factors in PCOS pathogenesis.
Métabolisme, insuline et adiposité
Blumberg B. (2011).
Obesogens and metabolic disruption.
Endocrinology.Heindel JJ et al. (2015).
Metabolic disease and environmental exposures.
Nature Reviews Endocrinology.
Cancer hormono-dépendant et environnement
IARC (International Agency for Research on Cancer).
https://www.iarc.who.intCentre international de recherche sur le cancer — Classification des agents carcinogènes.
Thyroïde et perturbateurs endocriniens
Bianco AC et al. Thyroid hormone physiology.
Endocrine Reviews.Environmental PFAS exposure and thyroid disruption studies.
Conclusion : ce qu’il est vraiment important de retenir
Si tu es arrivée jusqu’ici, c’est probablement parce que tu veux comprendre, pas paniquer.
Oui, les perturbateurs endocriniens existent.
Oui, ils font l’objet de recherches sérieuses, encadrées par des agences comme l’Organisation mondiale de la santé, l’ANSES ou l’Autorité européenne de sécurité des aliments.
Oui, certaines substances ont montré des effets biologiques plausibles sur le système hormonal, notamment dans des modèles expérimentaux.
Mais cela ne signifie pas que tout est toxique.
Cela ne signifie pas que ton environnement quotidien est un danger permanent.
Et surtout, cela ne signifie pas que tu es responsable de ton trouble hormonal.
Le SOPK, le lipœdème, les troubles thyroïdiens ou les déséquilibres métaboliques sont des conditions complexes et multifactoriels. Ils impliquent des facteurs génétiques, métaboliques, inflammatoires, environnementaux et parfois épigénétiques. Les perturbateurs endocriniens peuvent faire partie de l’équation globale — mais ils n’en sont ni la cause unique, ni l’explication simpliste.
Il y a aussi un élément que l’on oublie souvent : le stress chronique influence puissamment le système hormonal via l’axe hypothalamo-hypophyso-surrénalien et la sécrétion de cortisol. Une vigilance excessive, une hyper-contrainte quotidienne ou une culpabilité permanente peuvent elles aussi déséquilibrer ton terrain hormonal.
L’objectif de cet article n’est donc pas d’ajouter une couche de contrôle à une vie déjà exigeante. C’est de te donner des repères fiables pour faire des choix éclairés, à ton rythme, avec nuance.
Réduire certaines expositions quand c’est simple et accessible ? Oui.
Chercher la perfection ou vivre dans la peur ? Non.
Ton équilibre hormonal a besoin de cohérence, de régularité… et aussi de sérénité.
Redoutes-tu les perturbateurs endocriniens ?
Si tu aimes cet article, épingle-le ! ⬇️



Ne t'arrête pas ici !
