Lipœdème : symptômes, causes et traitements – Le guide complet
Le lipoedème est une maladie chronique qui provoque une accumulation anormale et symétrique de graisse, le plus souvent sur les jambes et parfois les bras, sans toucher les mains ni les pieds. Contrairement à une prise de poids classique, cette graisse est douloureuse, résistante aux régimes et influencée par les hormones, en particulier lors de la puberté, de la grossesse ou de la ménopause. Souvent confondu avec de l’obésité ou de la cellulite, le lipœdème est pourtant une pathologie à part entière qui nécessite un diagnostic et une prise en charge adaptés.

Sommaire
Peut-être que tu t’es déjà demandé pourquoi, malgré tous tes efforts pour manger équilibré et bouger régulièrement, tes jambes (et parfois tes bras) restent gonflées, douloureuses, avec une graisse qui semble « indéboulonnable ». Tu n’es pas seule. Ce que tu vis pourrait avoir un nom : le lipoedème.
Le lipoedème est une maladie chronique qui touche principalement les femmes, et qui se caractérise par une accumulation anormale de graisse douloureuse, souvent symétrique, au niveau des membres. Ce n’est pas « juste » un problème esthétique ou une conséquence du surpoids : il s’agit d’une pathologie à part entière, qui a été décrite pour la première fois dans les années 1940, mais qui reste encore largement méconnue et sous-diagnostiquée.
Selon des études cliniques récentes, le lipoedème serait lié à des facteurs hormonaux et génétiques, et concernerait jusqu’à 11 % des femmes dans le monde, souvent diagnostiquées des années – voire des décennies – après l’apparition des premiers symptômes. Ce retard de diagnostic a un impact énorme sur la qualité de vie, car plus la maladie progresse, plus la douleur, la sensibilité au toucher et la gêne fonctionnelle augmentent.
La bonne nouvelle, c’est qu’aujourd’hui on connaît mieux le lipoedème grâce aux travaux de recherche et aux recommandations médicales internationales. Il existe des solutions pour soulager les symptômes, ralentir l’évolution de la maladie et retrouver un meilleur confort au quotidien — qu’il s’agisse de soins conservateurs comme le drainage lymphatique ou la compression, ou de traitements chirurgicaux spécialisés.
Dans cet article, je vais t’expliquer tout ce qu’il faut savoir sur le lipoedème : ses symptômes, ses causes, les moyens de le diagnostiquer, et surtout, les solutions qui peuvent vraiment aider. Mon objectif est simple : te donner les clés pour comprendre ton corps, mettre un nom sur ce que tu ressens, et t’orienter vers les bonnes ressources pour avancer.
Qu’est-ce que le lipoedème ?
Définition médicale du lipœdème
Le lipoedème est une maladie chronique du tissu adipeux qui provoque une accumulation anormale de graisse sous-cutanée, principalement au niveau des jambes (et parfois des bras), de manière symétrique et souvent douloureuse. Cette graisse est résistante aux régimes et à l’exercice physique, car elle n’est pas liée à un simple excès calorique mais à un dysfonctionnement du tissu adipeux lui-même.
Contrairement à la cellulite ou à l’obésité, le lipoedème n’affecte pas la partie supérieure du corps (buste, visage) de la même façon. Le haut reste souvent plus fin, ce qui peut créer une disproportion marquée entre le haut et le bas du corps. Cette répartition spécifique est un élément clé pour le diagnostic.
La maladie évolue en plusieurs stades, allant de légères irrégularités de la peau et une sensation de lourdeur dans les jambes, jusqu’à une augmentation importante du volume, une altération de la mobilité et, dans certains cas, une association avec un lymphoedème secondaire (on parle alors de lipo-lymphoedème).
Les spécialistes classent également le lipoedème en cinq types, en fonction de la localisation des dépôts graisseux pathologiques :
- Type I : accumulation autour des hanches et des fesses (aspect « culotte de cheval » prononcé).
- Type II : extension des dépôts graisseux jusqu’aux genoux, souvent avec un bourrelet caractéristique au-dessus de la rotule.
- Type III : répartition de la graisse depuis les hanches jusqu’aux chevilles, donnant une forme globale élargie aux jambes, mais avec les pieds épargnés.
- Type IV : atteinte des bras, généralement associée à une atteinte des jambes.
- Type V : localisation uniquement au niveau des mollets, toujours en épargnant les pieds.
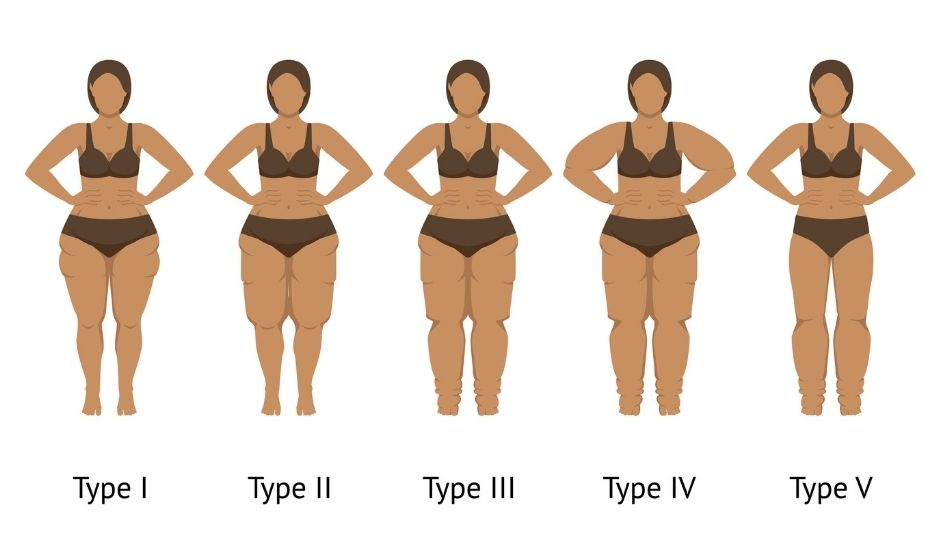
Cette classification aide les médecins à poser un diagnostic plus précis et à adapter la prise en charge, car chaque type peut entraîner des contraintes physiques et fonctionnelles différentes.
Les mécanismes exacts du lipoedème ne sont pas encore totalement compris, mais les chercheurs s’accordent sur un rôle important de facteurs hormonaux (puberté, grossesse, ménopause) et génétiques. Une étude récente menée sur plusieurs générations de femmes atteintes a identifié des variations génétiques potentiellement impliquées.
Différence entre lipoedème, lymphoedème et surpoids
Le lipoedème est souvent confondue avec deux autres conditions : le lymphoedème et le surpoids. Pourtant, il s’agit de problématiques très différentes, avec des causes, des symptômes et des traitements spécifiques.
🔹 Lipoedème vs Lymphoedème
- Origine : le lipoedème est une maladie du tissu adipeux, alors que le lymphoedème est un trouble du système lymphatique entraînant une accumulation de liquide (lymphe) dans les tissus.
- Répartition : dans le lipoedème, l’augmentation de volume est symétrique et touche surtout les jambes et/ou les bras, en épargnant les mains et les pieds. Dans le lymphoedème, le gonflement est souvent asymétrique et atteint les extrémités (pieds, chevilles, mains).
- Sensibilité : le lipoedème s’accompagne fréquemment de douleurs au toucher, de sensations de lourdeur et d’ecchymoses faciles, alors que le lymphoedème est généralement indolore au début.
- Évolution : un lipoedème non traité peut, à terme, entraîner un lymphoedème secondaire (on parle alors de lipo-lymphoedème).
🔹 Lipoedème vs Surpoids / Obésité
- Origine : le surpoids est lié à un excès de masse grasse global dû à un déséquilibre entre apports et dépenses énergétiques. Le lipoedème, lui, est indépendant de la balance calorique : il persiste même en cas de perte de poids.
- Répartition : dans le surpoids, la graisse est répartie de façon plus homogène sur l’ensemble du corps. Dans le lipoedème, elle se concentre principalement sur le bas du corps (et parfois les bras), créant une disproportion avec le haut du corps.
- Impact de la perte de poids : un régime ou l’exercice peuvent réduire la masse grasse générale, mais n’ont que peu d’effet sur la graisse liée au lipoedème, ce qui explique pourquoi certaines femmes voient leur silhouette s’affiner partout… sauf sur les jambes et les bras concernés.
Pourquoi la graisse du lipoedème est résistante aux régimes
Quand tu vis avec un lipoedème, tes jambes ou tes bras ne “maigrissent pas”, même après avoir perdu plusieurs kilos sur la balance. Et ce n’est pas parce que tu manges mal ou que tu ne fais pas assez de sport : c’est lié à la nature même de la graisse impliquée dans cette maladie.
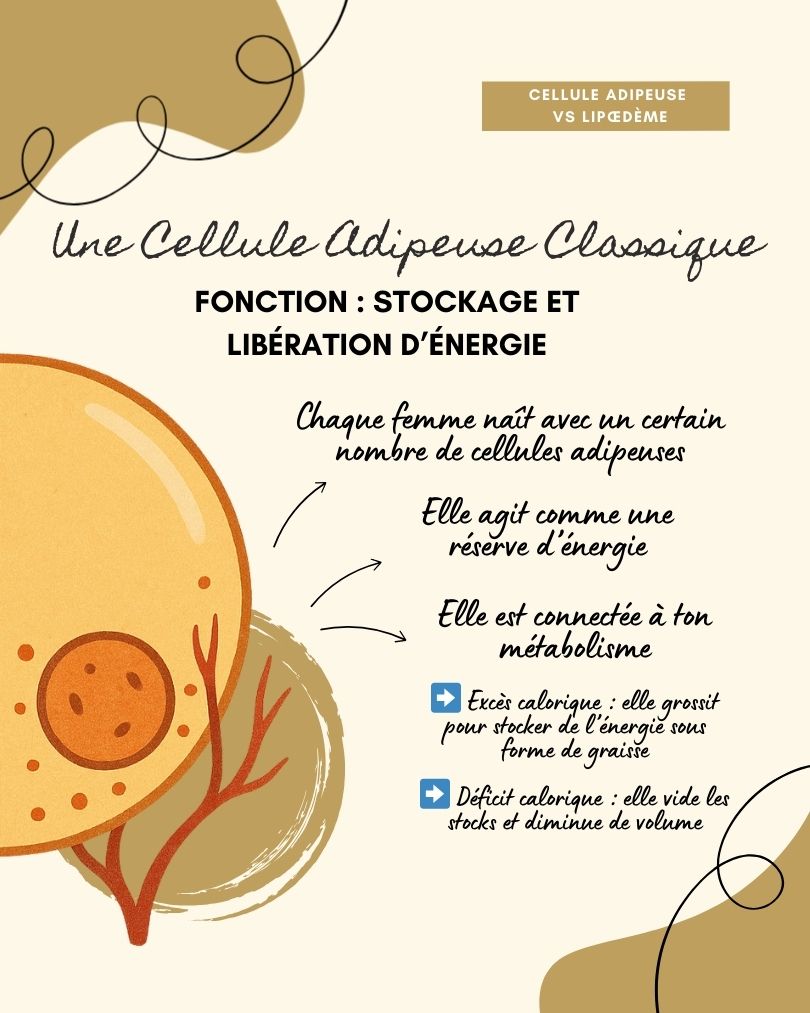
Dans un tissu adipeux “classique”, les cellules graisseuses (adipocytes) peuvent rétrécir quand ton corps puise dans ses réserves (par exemple lors d’un déficit calorique). Elles sont bien vascularisées et leur contenu est facilement mobilisable par l’organisme.
Dans le lipoedème, les adipocytes :
- Sont plus gros et plus nombreux dans les zones atteintes.
- Sont souvent entourés d’un tissu conjonctif plus dense et plus fibreux, qui rend l’accès aux graisses plus difficile pour le corps.
- Présentent parfois une perméabilité vasculaire accrue (les capillaires laissent passer plus de liquide), ce qui favorise l’inflammation et le gonflement.
Cette structure particulière crée une sorte de “piège à graisse” : même si ton corps brûle de l’énergie, cette graisse est beaucoup moins disponible pour être utilisée.
L’un des points les plus importants à comprendre est que dans le lipoedème, la prise de volume est surtout liée à l’influence hormonale, et non à un surplus calorique.
Les œstrogènes, en particulier, jouent un rôle de “carburant” pour ce tissu adipeux pathologique :
- Ils stimulent la multiplication et la croissance des adipocytes dans les zones touchées.
- Ils favorisent la rétention d’eau dans le tissu, augmentant la sensation de gonflement.
Concrètement, même avec une alimentation saine et équilibrée, la graisse du lipoedème peut continuer à se développer sous l’effet des hormones, notamment lors des périodes clés comme la puberté, la grossesse ou la ménopause.
Les études montrent aussi que le tissu adipeux du lipoedème contient plus de cellules inflammatoires (comme les macrophages) et produit des substances pro-inflammatoires (cytokines).
Résultat : l’inflammation locale entretient la rétention d’eau, la douleur et… la résistance à la perte de volume.





Les différents stades de lipoedème
Les médecins classent généralement le lipoedème en quatre stades, en fonction de l’évolution des symptômes et de l’aspect des tissus. Cette classification permet de mieux comprendre la progression de la maladie, mais chaque femme peut évoluer différemment : certaines restent longtemps à un stade précoce, d’autres voient les symptômes avancer plus vite.
Stade 1 : débuts discrets
- La surface de la peau est lisse.
- Le tissu sous-cutané est souple, mais déjà plus épais que la normale.
- Sensations possibles : lourdeur, jambes fatiguées en fin de journée, début de sensibilité au toucher.
- Souvent, c’est à ce stade que le lipoedème est confondu avec de la simple cellulite.
Stade 2 : aspect “matelassé”
- La peau présente des irrégularités visibles, avec un aspect en « vagues » ou en « capitons » plus marqué.
- On peut sentir des nodules graisseux sous la peau.
- La douleur et la sensibilité augmentent.
- Le volume des jambes ou des bras est plus important, toujours de manière symétrique.
Stade 3 : déformations et gêne fonctionnelle
- Les amas graisseux deviennent plus volumineux et plus durs.
- La forme des jambes peut être très modifiée, avec des bourrelets et un élargissement marqué des hanches, cuisses et genoux.
- La mobilité peut être réduite : difficultés à s’accroupir, à croiser les jambes, ou frottements importants en marchant.
- La douleur est souvent quotidienne et gênante pour les activités.
Stade 4 : lipo-lymphoedème
- Le lipoedème est associé à un lymphoedème secondaire : le système lymphatique est saturé, ce qui entraîne un gonflement permanent des pieds et chevilles.
- La peau peut devenir plus fragile, avec un risque accru d’infections (érysipèle).
- Ce stade est le plus invalidant sur le plan physique et fonctionnel.
À quel âge et chez qui apparaît-il le plus souvent ?
Le lipoedème touche presque exclusivement les femmes. Les estimations varient, mais certaines études suggèrent qu’il pourrait concerner jusqu’à 11 % de la population féminine mondiale. Les cas chez les hommes sont rarissimes, et souvent associés à un déséquilibre hormonal important (par exemple, un déficit sévère en testostérone).
La maladie apparaît généralement à des périodes de grands bouleversements hormonaux :
- Puberté : c’est le moment le plus fréquent de déclenchement, avec l’apparition progressive d’une silhouette en « culotte de cheval » ou d’un élargissement des jambes sans changement significatif de poids global.
- Grossesse : les modifications hormonales et circulatoires peuvent accentuer ou révéler les symptômes.
- Ménopause : pour certaines femmes, c’est à ce moment que la maladie devient plus visible et plus inconfortable.
Ces périodes ne causent pas directement le lipœdème, mais elles agissent comme des déclencheurs sur un terrain déjà prédisposé, souvent par hérédité. En effet, des recherches récentes confirment une composante génétique : dans de nombreuses familles, plusieurs générations de femmes présentent des signes similaires de la maladie.
Le plus souvent, les premiers signes apparaissent entre 15 et 35 ans, mais il n’est pas rare que la pathologie reste ignorée pendant des années, faute de diagnostic précoce. Beaucoup de femmes pensent simplement avoir « hérité » de jambes plus fortes que la moyenne, ou mettent leurs symptômes sur le compte d’une mauvaise circulation ou d’une prise de poids. Ce retard de diagnostic peut permettre à la maladie de progresser et rendre la prise en charge plus complexe.
Les causes et facteurs de risque du lipœdème
L’influence hormonale (puberté, grossesse, ménopause)
Le lipoedème est une maladie étroitement liée aux variations hormonales féminines. Ce n’est pas un hasard si la grande majorité des femmes diagnostiquées voient leurs symptômes apparaître ou s’aggraver à certaines étapes clés de leur vie. Les fluctuations hormonales, notamment celles impliquant les œstrogènes et la progestérone, semblent jouer un rôle central dans le déclenchement et l’évolution de la maladie.
Puberté : le point de départ le plus fréquent
Pour beaucoup, tout commence à l’adolescence. À la puberté, l’augmentation des œstrogènes favorise naturellement la répartition des graisses sur les hanches, les cuisses et les fesses. Chez les femmes prédisposées au lipoedème, cette répartition se fait de manière anormale : la graisse s’accumule de façon symétrique sur les jambes, avec parfois une sensibilité ou une douleur au toucher qui s’installe dès cette période.
Grossesse : une étape à risque de progression
La grossesse est un moment où le corps connaît de profonds changements hormonaux et circulatoires. Chez une femme ayant déjà un lipoedème, même débutant, cette étape peut accélérer la progression de la maladie. Les dépôts graisseux augmentent, la rétention d’eau peut s’aggraver, et les sensations de lourdeur dans les jambes sont plus intenses.
Ménopause : un tournant souvent sous-estimé
À la ménopause, la chute des œstrogènes modifie la composition corporelle et la répartition des graisses. Pour certaines femmes, c’est un moment où le lipoedème devient plus visible et plus gênant. La diminution de la masse musculaire et les modifications métaboliques peuvent aussi accentuer l’inconfort, même si la maladie était jusque-là peu marquée.
Un rôle déclencheur, pas unique
Ces étapes hormonales ne sont pas la cause unique du lipoedème. Elles agissent plutôt comme des déclencheurs sur un terrain déjà vulnérable, généralement pour des raisons génétiques. C’est pourquoi certaines femmes développent la maladie très tôt, tandis que d’autres n’en voient les signes qu’après plusieurs grossesses ou à l’approche de la cinquantaine.
Facteurs génétiques
Le lipoedème n’apparaît pas par hasard : dans de nombreuses familles, plusieurs générations de femmes présentent les mêmes signes caractéristiques — jambes élargies de façon symétrique, sensibilité au toucher, tendance aux ecchymoses. Cette observation a longtemps fait penser à une composante héréditaire, et les recherches récentes confirment aujourd’hui cette piste.
Des études familiales menées grâce au séquençage génétique ont mis en évidence que le lipoedème semble se transmettre selon un mode autosomique dominant avec pénétrance variable. Concrètement, cela signifie qu’une femme qui porte une prédisposition génétique a un risque élevé de développer la maladie, mais que la sévérité et l’âge d’apparition peuvent varier d’une personne à l’autre, même au sein d’une même famille.
Les gènes impliqués n’ont pas encore tous été identifiés, mais certains sont liés à la formation et au fonctionnement du tissu adipeux, à la microcirculation et à la réponse hormonale. Cette complexité explique pourquoi le lipoedème ne se manifeste pas toujours de la même manière, et pourquoi des facteurs environnementaux et hormonaux viennent moduler son expression.
Cette composante génétique est essentielle à connaître :
- Elle permet aux femmes concernées d’être attentives aux premiers signes, surtout si d’autres cas existent dans leur famille.
- Elle justifie que le lipoedème ne soit pas considéré comme un « simple problème de poids » pouvant être résolu par régime et sport seuls.
- Elle encourage la recherche de biomarqueurs pour un diagnostic plus rapide et plus fiable à l’avenir.
Pourquoi le lipoedème est souvent méconnu et mal diagnostiqué
Le lipoedème est reconnu par les spécialistes comme une maladie fréquente mais largement sous-diagnostiquée. Plusieurs raisons expliquent pourquoi tant de femmes vivent pendant des années – parfois des décennies – avec des symptômes sans obtenir de réponse claire.
L’une des principales causes de méconnaissance, c’est la tendance à assimiler le lipoedème à un simple excès de poids. Comme la maladie se manifeste par une augmentation du volume des jambes ou des bras, beaucoup de médecins pensent à une obésité localisée ou à une mauvaise hygiène de vie, et prescrivent régime et sport comme seules solutions. Or, le lipoedème est résistant à la perte de poids classique : on peut mincir du haut du corps sans que les jambes changent, ce qui entretient la frustration et la culpabilité.
La plupart des médecins généralistes, et même certains spécialistes, reçoivent peu ou pas de formation sur le lipoedème pendant leurs études. Résultat : la pathologie n’est pas systématiquement recherchée lors d’une consultation pour jambes douloureuses ou gonflées. Certaines patientes passent par plusieurs diagnostics erronés (cellulite, varices, rétention d’eau, lymphoedème) avant d’obtenir la bonne réponse.
Le lipoedème progresse sur plusieurs années, parfois de manière très progressive. Cette évolution lente peut masquer la nature pathologique des changements corporels. On s’habitue à sa silhouette qui évolue, et on met souvent les symptômes sur le compte de l’âge, de grossesses ou de variations de poids.
Enfin, il existe encore un biais culturel important : les jambes fortes ou la silhouette en « culotte de cheval » sont souvent vues comme un simple trait familial ou morphologique. Ce regard minimise la douleur et l’inconfort ressentis, et peut retarder la demande de soins.
Conséquence de tout cela : le diagnostic du lipoedème arrive en moyenne avec 15 à 20 ans de retard après l’apparition des premiers signes. Un retard qui pèse lourd sur la qualité de vie, mais qui peut être réduit si la pathologie est mieux connue et reconnue par le corps médical et par le grand public.
Les symptômes du lipœdème
Douleurs et sensibilité au toucher
La douleur est l’un des symptômes les plus caractéristiques du lipoedème… mais aussi l’un des plus sous-estimés. Elle se manifeste souvent sous forme de sensibilité marquée : un simple contact, une pression légère ou même le frottement des vêtements peuvent être inconfortables, voire franchement douloureux.
Cette douleur n’est pas liée à un effort physique intense ou à une blessure : elle est directement associée aux altérations du tissu adipeux et aux changements de la microcirculation dans les zones touchées. Les chercheurs pensent que l’accumulation anormale de graisse entraîne une inflammation chronique de bas grade et une pression sur les petits vaisseaux et les nerfs, ce qui augmente la sensibilité.
Beaucoup de femmes décrivent cette sensation comme :
- Des jambes lourdes et tendues, surtout en fin de journée ou après une longue station debout
- Des douleurs sourdes qui s’intensifient après une période debout prolongée ou par forte chaleur
- Des ecchymoses faciles, qui apparaissent parfois sans choc identifiable
La douleur peut avoir un impact important sur la vie quotidienne : limiter certaines activités physiques, éviter de porter certains vêtements, ou ressentir un inconfort constant qui mine la qualité de vie. C’est aussi un signal d’alerte important pour le diagnostic, car contrairement à la graisse liée au surpoids, la graisse du lipoedème est douloureuse.
Gonflement symétrique des jambes et/ou bras
L’un des signes les plus parlants du lipoedème est ce gonflement parfaitement symétrique qui touche les deux jambes — et parfois les bras — de manière identique. Contrairement à un œdème classique lié à la rétention d’eau, ce volume supplémentaire provient d’une accumulation anormale de tissu adipeux sous la peau.
Cette répartition est caractéristique :
- Toujours bilatérale et symétrique : si une jambe grossit, l’autre évolue de la même façon.
- Respect des mains et des pieds : on observe souvent une démarcation nette au-dessus des chevilles ou des poignets (appelée « signe du bracelet »), qui aide à différencier le lipoedème du lymphœdème.
- Progression graduelle : le volume augmente au fil des années, souvent par poussées, notamment lors de changements hormonaux (puberté, grossesse, ménopause).
Chez certaines femmes, ce gonflement est limité aux cuisses et aux hanches, tandis que chez d’autres, il s’étend jusqu’aux mollets ou aux bras. Dans les formes avancées, il peut entraîner une gêne fonctionnelle importante, rendant la marche ou certaines activités sportives plus difficiles.
Ce caractère symétrique et persistant est un indice clé pour le diagnostic : une prise de poids classique ou un œdème veineux ont rarement une présentation aussi parfaitement équilibrée d’un côté à l’autre du corps.
Aspect de la peau et évolution dans le temps
Au début, la peau des zones touchées par le lipoedème peut sembler tout à fait normale. Mais avec le temps, on observe souvent des changements subtils puis plus marqués, liés à l’accumulation de tissu adipeux et aux modifications de la microcirculation.
Au toucher, la peau peut paraître plus granuleuse ou nodulaire, comme si de petits grains ou billes se logeaient sous la surface. Ce phénomène est dû à la structure irrégulière de la graisse atteinte par le lipoedème, qui diffère de la graisse « classique ».
Visuellement, plusieurs évolutions sont possibles :
- Aspect capitonné ou peau d’orange (similaire à la cellulite, mais souvent plus prononcé et étendu)
- Petites bosses ou irrégularités visibles même lorsque la personne est debout et détendue
- Perte progressive d’élasticité de la peau, avec parfois une sensation de tension constante
Avec l’évolution de la maladie, les tissus deviennent plus fibrosés (durs et moins souples) et la sensation de lourdeur augmente. Les femmes aux stades avancés peuvent aussi constater une déformation plus importante des jambes ou des bras, modifiant parfois leur silhouette de manière significative.
Il est important de rappeler que ces changements ne sont pas simplement esthétiques : ils témoignent d’une pathologie chronique qui, si elle n’est pas prise en charge, tend à progresser au fil des années.
Impact sur la mobilité et la qualité de vie
Le lipoedème ne se limite pas à une question d’apparence. À mesure qu’il progresse, il peut avoir un impact concret sur la mobilité et, plus largement, sur la qualité de vie quotidienne.
La lourdeur constante dans les jambes ou les bras, associée à la douleur au toucher et à l’inflammation des tissus, peut rendre certaines activités physiques plus difficiles. Monter des escaliers, marcher sur de longues distances ou rester debout longtemps peut devenir éprouvant.
Sur le plan fonctionnel, plusieurs situations reviennent fréquemment chez les personnes atteintes :
- Réduction progressive de l’endurance lors des déplacements
- Difficulté à trouver des vêtements adaptés à la morphologie (notamment pantalons, bottes ou manches)
- Gêne lors de certaines positions prolongées, comme rester assise longtemps
- Limitation dans la pratique sportive, soit par inconfort, soit par crainte d’aggraver les douleurs
Mais l’impact ne s’arrête pas au physique. L’image corporelle peut être profondément affectée, entraînant une perte de confiance en soi, un isolement social ou un évitement des situations où les jambes ou les bras seraient exposés (plage, piscine, salle de sport). Des études montrent même que le lipoedème est associé à une prévalence plus élevée de symptômes anxieux et dépressifs, en partie à cause du manque de reconnaissance et de compréhension de la maladie.
Comment diagnostiquer un lipoedème ?
Les professionnels à consulter
Face au lipoedème, il est important de ne pas rester seule avec ses questions ou ses doutes. Même si la maladie est encore trop souvent méconnue, certains professionnels de santé peuvent jouer un rôle clé pour poser un diagnostic fiable et proposer une prise en charge adaptée.
En première intention, le médecin traitant est souvent le point de départ. Il pourra évaluer les symptômes, prescrire des examens si nécessaire et orienter vers un spécialiste.
Parmi les professionnels les plus pertinents à consulter :
- Médecin vasculaire / angiologue : il évalue l’état des vaisseaux sanguins et lymphatiques, et aide à différencier le lipoedème d’autres pathologies comme le lymphœdème ou l’insuffisance veineuse chronique.
- Dermatologue : il observe la peau et le tissu adipeux pour identifier les signes caractéristiques et exclure d’autres maladies dermatologiques.
- Kinésithérapeute spécialisé en drainage lymphatique manuel : bien que le lipoedème ne soit pas causé par un problème lymphatique pur, ce type de massage peut soulager l’inconfort et améliorer la mobilité.
- Diététicien(ne) : pour mettre en place une alimentation adaptée, non pas pour « guérir » le lipoedème (ce qui n’est pas possible à ce jour), mais pour maintenir un poids stable et limiter l’inflammation.
- Psychologue ou thérapeute : pour accompagner l’impact émotionnel et l’image corporelle, souvent altérée par la maladie.
Dans certains cas, une prise en charge multidisciplinaire est la plus efficace : elle permet de combiner le suivi médical, le traitement des symptômes physiques et le soutien psychologique, afin d’améliorer la qualité de vie globale.
Les examens et évaluations possibles
Le diagnostic du lipoedème repose avant tout sur l’observation clinique et l’échange avec le patient. Il n’existe pas, à ce jour, de test unique capable de confirmer la maladie. C’est donc un diagnostic d’exclusion : le médecin cherche à éliminer d’autres pathologies aux symptômes similaires, comme le lymphœdème ou l’insuffisance veineuse chronique.
Parmi les étapes courantes de l’évaluation :
- Anamnèse complète : le médecin recueille ton historique médical, tes antécédents familiaux, la date d’apparition des symptômes et leur évolution.
- Examen physique : il observe la répartition de la graisse, recherche un gonflement symétrique, teste la sensibilité au toucher et vérifie la présence d’ecchymoses.
- Mesures et photographies : dans certains cas, les jambes ou bras sont mesurés à différents niveaux pour suivre l’évolution dans le temps.
- Échographie Doppler : permet d’évaluer l’état des veines et d’exclure une insuffisance veineuse ou une thrombose.
- IRM ou scanner : rarement utilisés en première intention, mais utiles pour analyser la structure du tissu adipeux et exclure d’autres causes.
- Score ou grille d’évaluation clinique : certains spécialistes utilisent des systèmes de classification (par stades ou types) pour décrire la sévérité et la localisation du lipoedème.
Le rôle de ces examens n’est pas seulement de confirmer le diagnostic : ils permettent aussi d’orienter la prise en charge et de suivre l’évolution au fil du temps. Un diagnostic précis et précoce est essentiel pour éviter des années d’errance médicale et améliorer rapidement la qualité de vie.
Pourquoi un diagnostic précoce est essentiel
Le lipoedème est une maladie progressive : plus on attend, plus les symptômes ont tendance à s’aggraver. Sans prise en charge, la graisse pathologique continue de s’accumuler, les douleurs augmentent, et la mobilité peut être réduite au fil des années.
Un diagnostic précoce permet de :
- Limiter la progression : en mettant rapidement en place des mesures adaptées (thérapies compressives, drainage lymphatique, activité physique ciblée, conseils nutritionnels), on peut ralentir l’évolution de la maladie.
- Soulager les symptômes : la prise en charge précoce aide à réduire la douleur, la sensation de lourdeur et les gonflements, améliorant ainsi le confort au quotidien.
- Prévenir les complications : un lipoedème non traité peut évoluer vers un lipo-lymphœdème, avec atteinte du système lymphatique, ou favoriser d’autres problèmes circulatoires.
- Réduire l’impact psychologique : comprendre ce qui se passe dans son corps et mettre un nom sur la maladie est un énorme soulagement. Cela aide à diminuer le sentiment d’isolement, la culpabilité liée au poids et les erreurs d’orientation thérapeutique.
- Éviter les traitements inadaptés : certaines personnes passent des années à suivre des régimes restrictifs inefficaces pour le lipoedème, ce qui ne fait qu’aggraver la souffrance physique et mentale.
En bref, plus le diagnostic est posé tôt, plus il est possible de prendre le contrôle sur la maladie et de préserver sa qualité de vie.
Les traitements et solutions pour mieux vivre avec le lipoedème
Traitements médicaux disponibles
À ce jour, il n’existe aucun traitement capable de “guérir” complètement le lipoedème. La prise en charge vise donc à soulager les symptômes, freiner la progression et améliorer la qualité de vie.
Les options médicales les plus courantes incluent :
- Thérapie compressive : utilisation de bas ou collants de compression médicale (souvent sur mesure) pour améliorer la circulation, réduire les gonflements et soulager la douleur.
- Drainage lymphatique manuel (DLM) : réalisé par un kinésithérapeute formé, il aide à stimuler la circulation lymphatique et à diminuer la sensation de lourdeur.
- Traitements médicamenteux adjuvants : bien qu’aucun médicament ne traite directement le lipoedème, certains médecins peuvent prescrire des veinotoniques ou anti-inflammatoires pour gérer les symptômes associés.
- Activité physique adaptée : recommandée par des professionnels de santé (souvent kinés ou médecins du sport) pour préserver la mobilité et maintenir la masse musculaire sans aggraver les douleurs.
- Chirurgie spécialisée (liposuccion tumescentes ou WAL) : pratiquée uniquement par des chirurgiens formés au lipoedème, cette intervention vise à retirer la graisse pathologique. Les études montrent qu’elle peut améliorer durablement la mobilité et la douleur, mais elle ne stoppe pas totalement l’évolution de la maladie.
Chirurgie (liposuccion spécialisée pour lipœdème)
Quand le lipoedème atteint un stade avancé, ou que les douleurs et limitations deviennent trop importantes, certaines femmes envisagent une solution chirurgicale. La liposuccion spécialisée pour le lipoedème (aussi appelée liposuccion tumesente assistée) est aujourd’hui l’unique méthode reconnue pour retirer définitivement une partie de la graisse pathologique et améliorer la qualité de vie.
🔷 En quoi cette liposuccion est différente d’une liposuccion esthétique ?
Contrairement à la liposuccion “classique” pratiquée en chirurgie esthétique, celle utilisée pour le lipoedème :
- Utilise la technique tumescente (injection d’un grand volume de solution anesthésiante et vasoconstrictrice) pour limiter les saignements et préserver au maximum les structures lymphatiques.
- Est réalisée avec des cannules fines et atraumatiques, pour protéger les vaisseaux et éviter le risque de lymphœdème secondaire.
- Se fait souvent en plusieurs séances espacées (par zones) pour permettre au corps de bien récupérer.
L’objectif n’est pas seulement esthétique : il s’agit surtout de réduire la douleur, améliorer la mobilité et limiter la progression de la maladie.
🔷 Les bénéfices observés dans les études
De nombreuses patientes rapportent après la chirurgie :
- Une diminution nette des douleurs.
- Une réduction du gonflement et de la lourdeur dans les jambes.
- Une meilleure mobilité au quotidien.
- Une amélioration de l’image corporelle et de la qualité de vie.
Les études de suivi à long terme montrent que les résultats sont durables si la chirurgie est bien réalisée et suivie d’un entretien régulier (compression, activité physique adaptée, suivi médical).
🔷 Les limites et précautions
- Ce n’est pas une “cure” du lipoedème : les cellules retirées ne repoussent pas, mais les zones non traitées peuvent continuer à évoluer.
- Il faut un chirurgien formé spécifiquement au traitement du lipoedème pour minimiser les risques. À l’heure actuelle, les chirurgiens espagnols et allemands semblent mieux formés à la pathologie que les chirurgiens français.
- Les coûts sont souvent élevés et la prise en charge par la sécurité sociale ou les assurances reste rare, sauf dans certains pays ou sous conditions médicales strictes.
- Comme toute intervention chirurgicale, il existe des risques : infection, irrégularités, troubles de la sensibilité, voire lymphœdème si la technique est mal réalisée.
Prise en charge non chirurgicale (drainage lymphatique, pressothérapie, bas de contention)
Même si la chirurgie reste la seule méthode capable de retirer physiquement la graisse liée au lipoedème, il existe plusieurs approches non chirurgicales qui permettent de soulager les symptômes, ralentir la progression et améliorer le confort de vie.
🔷 Drainage lymphatique manuel (DLM)
Le drainage lymphatique manuel, pratiqué par un kinésithérapeute formé à la méthode Vodder ou équivalente, consiste en mouvements doux et rythmés qui stimulent la circulation de la lymphe.
Pour le lipoedème, il aide à :
- Réduire la sensation de lourdeur
- Limiter le gonflement en favorisant l’évacuation des fluides
- Diminuer la douleur liée à la pression dans les tissus
Bien qu’il ne modifie pas la graisse elle-même, plusieurs études rapportent une amélioration nette du confort quotidien et une meilleure mobilité.
🔷 Pressothérapie
La pressothérapie utilise des manchons gonflables (pour jambes, bras, taille…) qui exercent une pression séquentielle et douce, un peu comme un massage mécanique.
Ses bénéfices :
- Amélioration de la circulation lymphatique et veineuse
- Réduction temporaire du gonflement et de la tension cutanée
- Sensation de légèreté immédiate après la séance
C’est un bon complément au drainage manuel, notamment pour celles qui souhaitent une prise en charge régulière à domicile avec un appareil adapté.
🔷 Bas ou vêtements de compression
Le port quotidien de bas, collants ou leggings de compression médicale est l’une des pierres angulaires de la prise en charge non chirurgicale du lipoedème.
Ils permettent :
- De limiter l’accumulation de fluides dans les tissus
- De réduire la douleur en stabilisant et soutenant les zones touchées
- D’améliorer la proprioception et la circulation
La compression spécifique lipoedème est conçue pour s’adapter aux formes particulières de la maladie : maillage plus souple au niveau des zones sensibles, pression homogène et progressive, et formes ajustées aux jambes ou bras atteints. Elle offre un confort supérieur et réduit mieux les symptômes au quotidien.
A contrario, la contention médicale classique (souvent utilisée pour l’insuffisance veineuse) n’est pas optimisée pour le lipoedème. Elle peut tout de même apporter un certain soulagement (diminution du gonflement, sensation de jambes plus légères), mais de façon moins efficace. Cependant, la contention classique est prise en charge en partie ou en totalité par la Sécurité sociale, alors que la compression spécifique lipoedème est rarement remboursée, ce qui peut peser dans le choix.
Activités physiques recommandées
Si tu es concernée par le lipoedème, tu as peut-être déjà vécu cette situation : on te conseille « fais du sport » comme si cela allait suffire à faire disparaître la graisse… et tu découvres vite que ce n’est pas le cas. L’activité physique ne guérit pas le lipoedème, mais elle joue un rôle clé pour préserver ta mobilité, limiter les douleurs, soutenir ta circulation et ton bien-être général.
🔷 Privilégier les sports doux et réguliers
Les tissus touchés par le lipoedème sont plus fragiles, et certaines pratiques peuvent provoquer douleurs ou microtraumatismes. Les activités dites à faible impact sont donc idéales :
- Marche : simple, accessible, et efficace pour activer la circulation.
- Natation et aquagym : l’eau offre une compression naturelle et soulage le poids sur les articulations.
- Vélo ou vélo elliptique : mouvement fluide, non traumatisant pour les genoux et les hanches.
- Yoga, Pilates, stretching : pour améliorer la souplesse et la force musculaire en douceur.
🔷 Renforcement musculaire ciblé
Le lipoedème entraîne parfois une perte de force ou un déséquilibre musculaire à cause de la douleur ou de la limitation de mouvement. Un renforcement musculaire adapté aide à :
- Soutenir les articulations
- Améliorer la posture
- Faciliter les activités quotidiennes
Privilégie les charges légères à modérées, en évitant les exercices qui provoquent trop de vibrations ou d’impacts sur les zones touchées.
🔷 Ce qu’il vaut mieux éviter ou adapter
Les sports à impacts répétés comme la course à pied intense, les sauts ou sports collectifs peuvent augmenter la douleur ou provoquer des microtraumatismes.
Si tu aimes courir et que tu n’as pas envie d’abandonner tes baskets, bonne nouvelle : ce n’est pas forcément nécessaire. Voici quelques astuces pour rendre ta pratique plus confortable :
1. Investis dans une compression adaptée : privilégie des collants ou manchons de compression spécifiquement conçus pour le lipoedème. À défaut, la contention médicale classique peut apporter un soulagement partiel et est souvent prise en charge par la Sécurité sociale.
2. Adapte les surfaces : privilégie les chemins souples (piste en tartan, sentiers en terre battue) plutôt que le bitume dur.
3. Fractionne tes sorties : plutôt que de courir longtemps d’un coup, alterne course et marche pour limiter les chocs.
4. Renforce le bas du corps: des quadriceps et fessiers solides absorbent mieux les impacts.
5. Récupère intelligemment : auto-massages doux, drainage lymphatique, étirements légers et repos suffisant entre les séances.
💬 À retenir: la course à pied n’est pas interdite avec un lipoedème, mais elle doit être personnalisée à ton corps et à ton confort.
Conseils alimentaires pour limiter l’inflammation et la douleur
Tu l’as sûrement déjà remarqué : certains aliments semblent aggraver les sensations de gonflement ou de douleur.
Le lipoedème est une pathologie inflammatoire chronique — cela veut dire que, même si ton alimentation ne le « guérit » pas, elle peut jouer un rôle pour réduire l’inflammation, améliorer la circulation et limiter l’inconfort.
🔷 Miser sur les aliments anti-inflammatoires
Certains nutriments aident à calmer l’inflammation et à soutenir la santé des tissus :
- Fruits et légumes riches en antioxydants : baies, agrumes, poivrons, brocolis, épinards…
- Sources d’oméga-3 : graines de lin, noix, huile de colza, poissons gras (si tu en consommes).
- Épices anti-inflammatoires : curcuma, gingembre, cannelle.
- Protéines maigres : œufs, volaille, tofu, légumineuses (si elles sont bien tolérées).
A contrario, certains aliments favorisent l’inflammation et peuvent accentuer les douleurs :
- Les produits ultra-transformés
- Les excès de sucre ajouté
- Les graisses saturées en excès (fritures, fast-food)
- L’alcool (qui favorise aussi la rétention d’eau)
- Les excès de sel (à limiter pour éviter le gonflement)
🔷 Soutenir la circulation et limiter la rétention d’eau
Une bonne hydratation aide à réduire la sensation de jambes lourdes. Vise 1,5 à 2 litres d’eau par jour, et privilégie aussi les tisanes drainantes (reine-des-prés, orthosiphon, hibiscus).
Réduire le sel ne veut pas dire manger fade : joue sur les herbes, épices et agrumes pour relever tes plats.
🔷 Éviter les régimes trop restrictifs
Le lipoedème ne disparaît pas avec un régime hypocalorique strict. En revanche, des régimes sévères peuvent entraîner une perte musculaire, une fatigue accrue et parfois accentuer l’inflammation.
L’objectif est plutôt de stabiliser ton poids, protéger tes muscles et limiter les poussées inflammatoires.
Questions fréquentes sur le lipoedème (FAQ)
Non. Le lipoedème est une maladie chronique : une fois installé, il ne disparaît pas spontanément. Les traitements, qu’ils soient médicaux, chirurgicaux ou liés au mode de vie, permettent de ralentir la progression, de réduire les symptômes (douleur, gonflement) et d’améliorer la qualité de vie, mais ils ne suppriment pas totalement la pathologie.
Le sport est un allié précieux pour améliorer la circulation, maintenir une bonne mobilité et limiter la perte musculaire. Mais il ne permet pas d’éliminer la graisse spécifique du lipoedème. C’est pourquoi l’activité physique doit être intégrée dans une prise en charge globale, associée à un suivi médical, une alimentation adaptée et éventuellement des traitements spécifiques.
La cellulite est très fréquente et touche la majorité des femmes à un moment de leur vie, mais elle n’est pas douloureuse et ne provoque pas de gonflement symétrique marqué. Le lipoedème, lui, se caractérise par :
une symétrie quasi parfaite entre les deux côtés du corps,
des douleurs ou une sensibilité au toucher,
un gonflement qui ne disparaît pas avec un régime ou du sport,
une évolution progressive dans le temps.
Seul un médecin formé au diagnostic du lipoedème pourra confirmer la pathologie.
En France, le lipoedème est encore peu reconnu officiellement, ce qui explique le manque de prise en charge complète par la Sécurité sociale. Toutefois, la sensibilisation progresse, et certaines mutuelles ou médecins commencent à intégrer la pathologie dans leurs évaluations. Dans d’autres pays comme l’Allemagne, la reconnaissance est plus avancée, ce qui ouvre la voie à des remboursements pour certains traitements, y compris la chirurgie.
Tu peux déjà commencer par t’informer et partager des sources fiables avec ton entourage, que ce soit sur les réseaux sociaux, dans des conversations ou en relayant des articles et témoignages. Plus la maladie sera connue, plus il sera difficile de l’ignorer dans le milieu médical et auprès des autorités de santé.
Tu peux aussi adhérer à l’association Lipo France, qui œuvre activement pour une meilleure reconnaissance du lipoedème, une prise en charge adaptée et la diffusion d’informations validées scientifiquement. Participer à leurs actions, signer ou relayer leurs campagnes et soutenir leurs démarches contribue directement à faire avancer la cause.
Oui, mais c’est extrêmement rare. Lorsqu’il touche les hommes, il est souvent lié à un déséquilibre hormonal important (troubles endocriniens, traitements hormonaux, pathologies rares). Dans la grande majorité des cas, le lipoedème concerne les femmes, en raison du rôle central des hormones féminines dans son développement.
Sources
- Lipedema: Clinical Features, Diagnosis, and Management
- Lipedema: Insights into Morphology, Pathophysiology, and Challenges
- Standard of care for lipedema in the United States
- S2k guideline lipedema
- Liposuction as a Treatment for Lipedema: A Scoping Review
- A Family-Based Study of Inherited Genetic Risk in Lipedema
Conclusion
Le lipoedème est encore une maladie trop méconnue, mais qui touche pourtant un grand nombre de femmes à travers le monde. On a vu ensemble qu’il ne s’agit pas simplement d’un “excès de poids” ou d’un manque de sport, mais d’une pathologie complexe, influencée par les hormones et la génétique, et qui entraîne douleurs, gonflements et altérations de la qualité de vie.
Même si aujourd’hui, il n’existe pas de traitement miracle, il y a de nombreuses solutions pour soulager les symptômes : compression adaptée, drainage lymphatique, activité physique douce sur le système lymphatique, alimentation anti-inflammatoire, et, dans certains cas, chirurgie spécialisée.
Le plus important, c’est de ne pas rester seule face à tes symptômes. Si tu te reconnais dans ce que nous avons décrit, prends rendez-vous avec un médecin formé au diagnostic du lipoedème, comme un angiologue, un phlébologue ou un dermatologue sensibilisé à la pathologie. Un diagnostic précoce peut vraiment faire la différence dans la progression et la prise en charge.
Pour aller plus loin et trouver du soutien, voici quelques ressources fiables et associations :
💡 Souviens-toi : comprendre ta maladie, c’est déjà reprendre le pouvoir sur elle.







Le lipœdème n’est pas une fatalité : bien informée et bien accompagnée, tu peux reprendre le pouvoir sur ton corps et ta santé.
Si tu aimes cet article, épingle-le ! ⬇️




